Ревизионное (повторное) эндопротезирование тазобедренного сустава. Причины, особенности, риски.
Ревизионное эндопротезирование тазобедренного сустава — это хирургическая операция, при которой ранее установленный эндопротез тазобедренного сустава частично или полностью заменяют новым искусственным тазобедренным суставом
Опубликован: 29.08.2022Ревизионное (повторное) эндопротезирование тазобедренного сустава. Причины, особенности, риски.
Обзор материалов из открытых источников. В подолжение темы эндопротезирования больших сутсавов, при поддержке д.м.н. проф. Полулях Михаил Васильевич
Ревизионное эндопротезирование тазобедренного сустава — это хирургическая операция, при которой ранее установленный эндопротез тазобедренного сустава частично или полностью заменяют новым искусственным тазобедренным суставом.
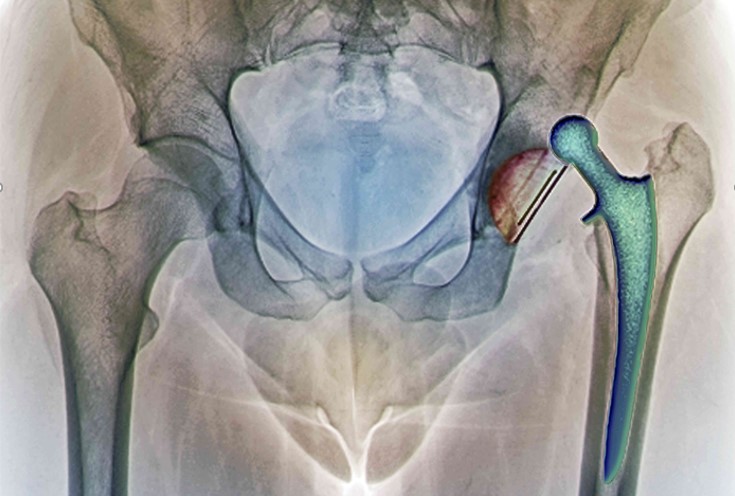
На сегодняшний день в мире одной из самых распространенных плановых операций в ортопедии-травматологии считают эндопротезирование. Применяют эту процедуру как операцию последней надежды, чтобы пациент смог вернуться не то что бы к привычному образу активной жизни, но близко к этому. Выполняют операции практически на всех суставах, от самых больших – тазобедренных и коленных, до самых маленьких суставов на кисти и стопе.
К сожалению эндопротез, как и любой другой чужеродный имплантат в организме человека, со временем изнашивается, выходит из строя и нуждается в замене. В таких случаях выполняется повторное или ревизионное эндопротезирование. Сроки выполнения повторного протезирования разные и зависят от многих факторов: от нескольких лет или даже месяцев, до нескольких десятков лет.
В данном обзоре мы поговорим о ревизионном протезировании тазобедренного сустава.
По статистике ревизионное эндопротезирование тазобедренного сустава проводят у 3-8% пациентов в течении 14 лет после первичного эндопротезирования.
Причины ревизионного вмешательства по статистике за 2017 год делятся на:
- асептическое расшатывание – 48%
- вывихи головки – 15%
- перипротезные переломы – 10%
- перипротезная (ранняя или поздняя) инфекция – 9% (о ней мы писали в нашем обзоре"Перипротезная, парапротезная или параэндопротезная инфекция (ППИ)")
- остаточный болевой синдром -10-20%
Риски приводящие к ревизионному вмешательству.
Возраст пациента при первичном эндопротезировании:
- до 50 лет – 30%
- 50 - 60 лет – 20%
- 60 - 70 лет – 10%
Так же к рискам или причинам, которые могут спровоцировать осложнения и необходимость в ревизионном протезировании относятся: наличие инфекции в организме, остеопороз, нарушение эксплуатации или правильнее сказать рекомендаций по образу жизни с эндопротезом (лишний вес, физические нагрузки, курение, алкоголизм …), расстройства психики и т.д.
Большинство осложнений связано с неблагоприятными взаимоотношениями между компонентами эндопротеза – неравномерные нагрузки на края чашки, импинджмент компонентов эндопротеза, изнашивание полиэтиленового вкладыша из-за неправильного распределения нагрузки или установки протеза и т.д.
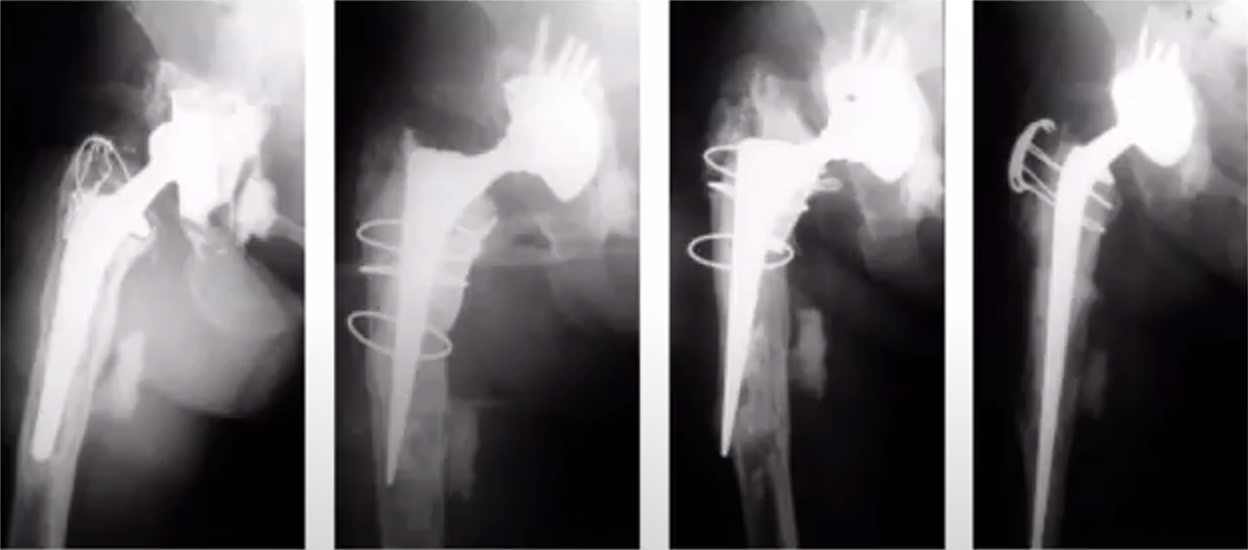
Начнем с небольшого клинического примераревизионного эндопротезирования
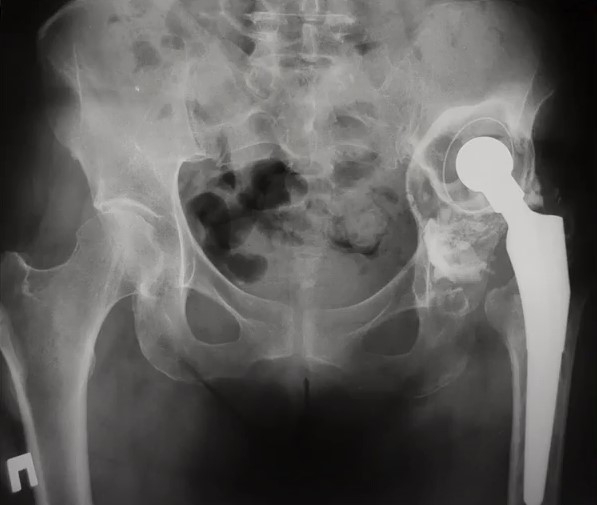
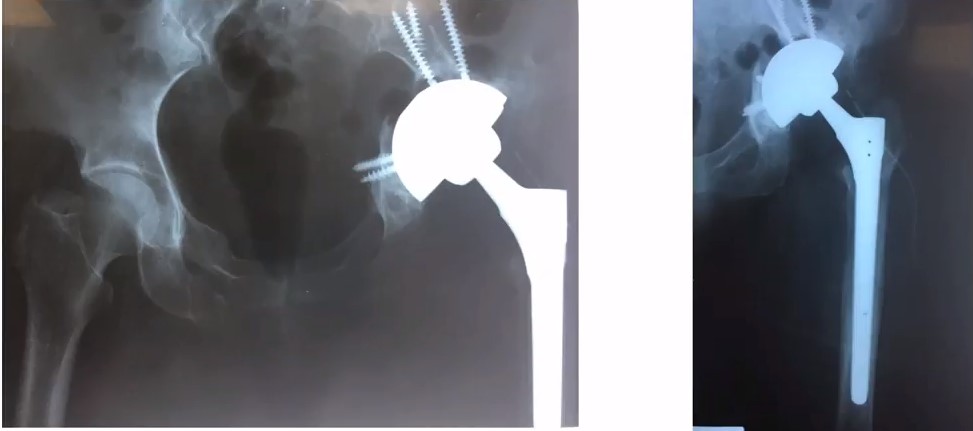
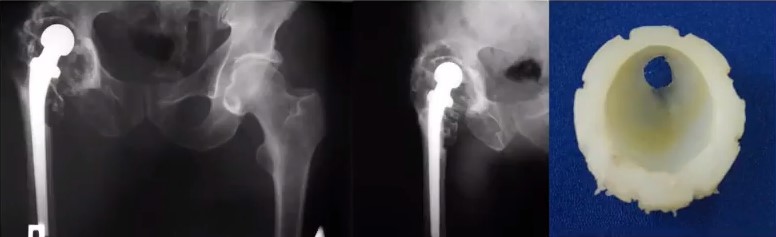
В 2008 году пациенту была выполнена операция - тотальное эндопротезирование левого тазобедренного сустава. Через 12 лет пациент одратился с жалобами на боль в области прооперированного сустава. На контольном снимке обнаружены явные изменения в области вертлужного компонента эндопротеза. Предварительный диагноз: остеолиз, металоз (возможная инфекция), износ компонентов в месте трения. Вертлужный компонент протеза установлен выше анатомического места расположения.
- Из дополнительных обследований были назначены: КТ, ангиография, пункция тазобедренного сустава для выявления возможной инфекции.
- Дополнительное исследование не выявило инфекции, а так же показало, что ножка эндопротеза осталась стабильной и состоятельной.
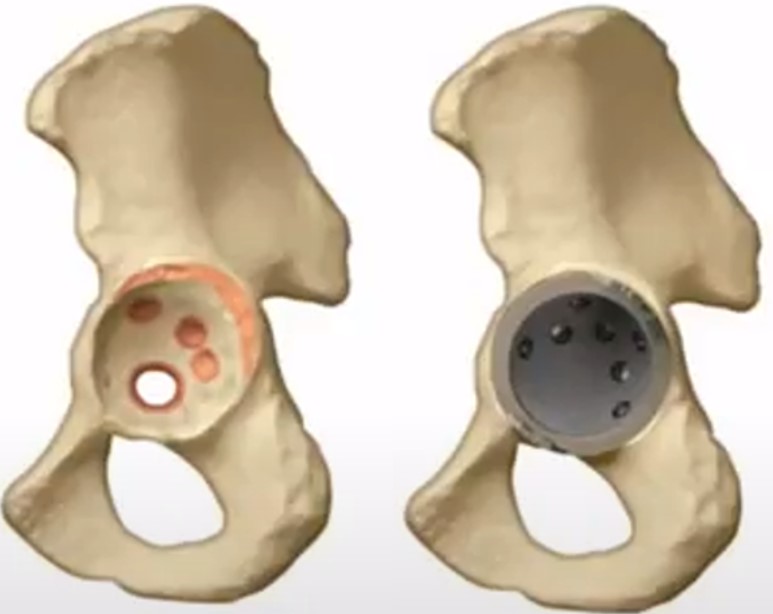
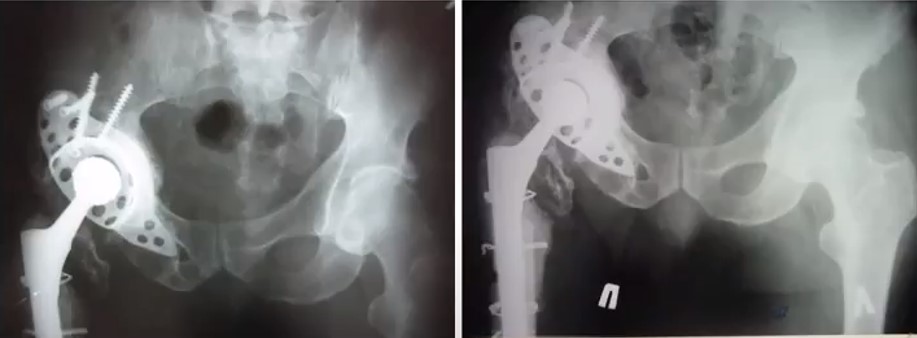
- Было принято решение использовать для замены вертлужного компонента индивидуальный 3D имплант вертлужной впадины

Монтаж индивидуального вертлужного компонента эндопротеза на пластиковую модель, изготовленную по 3D КТ снимкам пациента
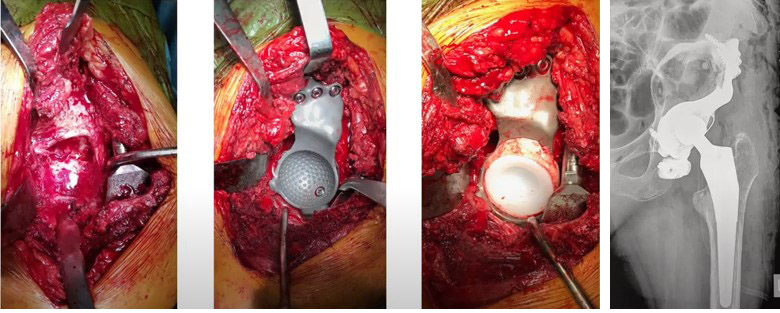
Результат – выполнено ревизионное эндопротезирование левого тазобедренного сустава – установлен индивидуальный вертлужный компонент
Показания, причины и задачи ревизионного эндопротезирования тазобедренного сустава
Показания.
Ревизию тазобедренного сустава рекомендуют при:
- износ деталей протеза – со временем компоненты эндопротеза изнашиваются и требуют замены, чаще всего это касается элемента, который замещает суставный хрящ – полиэтиленовый вкладыш;
- механическая поломка протеза – из-за резких движений, чрезмерной нагрузки, низкого качества материалов и других причин протезы могут ломаться как в области бедренного, так и в области вертлужного компонентов;
- нестабильность деталей – иногда компоненты протеза расшатываются и смещаются, из-за чего нарушается его функциональность;
- периопротезный перелом – это перелом кости, к которой крепится протез, чаще такие переломы случаются со стороны бедренного компонента, но бывают и переломы костей таза;
- частые вывихи головки протеза – если вывих разовый, его вправляют и назначают пациенту реабилитационный режим, но если вывихи происходят постоянно, может потребоваться замена эндопротеза;
- неправильная установка протеза – в редких случаях происходят ошибки или осложнения во время установки эндопротеза, что в дальнейшем требует частичной или полной его замены;
- развитие инфекции в области протеза – инфицирование тканей (костей и мягких тканей) вокруг протеза часто приводит к необходимости его замены или полного удаления;
- хронический болевой синдром – если пациента постоянно беспокоит боль в области тазобедренного эндопротеза и консервативные методы не помогают ее устранить, может потребоваться операция по замене компонентов или всего эндопротеза;
- новообразования в области протеза, требующие хирургического вмешательства – редкая патология, скорее связана не с эндопротезом, а с сопутствующими патологиями.
Как мы уже писали выше, на первом месте с большим отрывом стоит асептическая нестабильность компонентов эндопротеза. Далее следуют: смещение компонентов эндопротеза, остеолиз (рассасывание участка кости, который соприкасается с компонентом эндопротеза, без последующего замещения другой тканью), перепротезные переломы и инфекция.
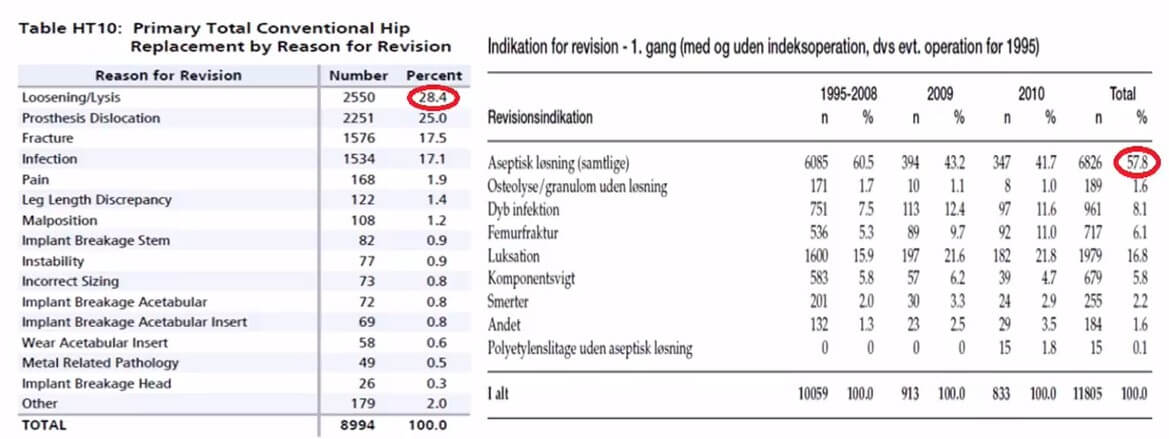
Причины ревизионного эндопротезирования
Планирование операции ревизионного эндопротезирования
Главными задачами перед ревизионным эндопротезированием и предоперационным планированием вмешательства считают:
- 1. Выяснить причины, которые привели к ревизии (исключить инфекцию!!!)
- 2. Какие импланты установлены (особенно, если операцию делали в другом месте, в другой стране)
- 3. Какая стратегия планируемой ревизии (какие компоненты нужно менять, если обнаружена инфекция, то чем заменить протез на время лечения и т.д.)
- 4. Если ли альтернатива, учитывая возможные трудности и риски
- 5. Какие сложности и ограничения могут возникнуть для хирурга и пациента (риск инфицирования, тромбозы, повторная нестабильность и т.д.)
- 6. Оснащение операционной и возможность изготовления индивидуальных 3D компонентов
Обследование и подготовка
- 1. Физикальное обследование пациента: осмотр пациента, осмотр послеоперационной раны, походки пациента, тестирование движений в суставе
- 2. Рентгенография в 2-х проекциях:
- Ацетабулярная область – наличие остеолиза в зонах Чанли, тип фиксации ацетабулярного компонента, дефекты костной ткани и повреждения компонента, гетеротопические оссификаты
- Бедренный компонент – тип фиксации, модульность, дефекты импланта и костной ткани, качество кости, кривизна диафиза, идентификация импланта при отсутствии документов на протез (очень важно для парциальной ревизии)
- 3. Компьютерная томография (КТ) с шагом менее 1 мм.
Противопоказания к ревизионному эндопротезированию
Бывают случаи, когда проведение ревизионного эндопротезирования невозможно.
Противопоказаниями являются:
- инфицирование эндопротеза и прилегающих тканей – в данном случае протез удаляется и проводится лечение перипротезной инфекции;
- значительное (невозместимое) разрушение кости в месте крепления протеза как со стороны вертлужного, так и со стороны бедренного компонентов эндопротеза;
- общее тяжелое состояние пациента – терминальные состояния, хронические заболевания в стадии обострения, некомпенсированный сахарный диабет (диабетическая стопа), онкология на последних стадиях.
В таких случаях вероятно удаление эндопротеза без установки нового.
Кроме этого есть общие противопоказания к замене сустава и хирургическому вмешательству, такие как:
- пациент прикован к постели - невозможность самостоятельного передвижения;
- тяжелые заболевания сердечно-сосудистой системы в стадии декомпенсации; - легочная, печеночная, почечная недостаточность;
- хронические инфекции, сепсис;
- аутоиммунные нарушения и др.
Проведение операции при наличии противопоказаний может привести к тяжелым осложнениям, поэтому так важна тщательная предварительная диагностика.
Ревизия вертлужного компонента, зачем она нужна?
Цели реконструкции:
- Замещение дефицита кости
- Восстановление центра ротации
- Стабильная фиксация компонентов
Пару слов о классификациях повреждений вертлужной впадины и их особенностях.
В медицине существует несколько классификаций, вот одна из них - Классификация Paprosky W.G., Perona P.G., Lawrence J.M. (J Arthroplasty. 1994; 9:33-44)
Тип I – передние и задние колонны интактны и 70% гемисферического компонента контактирует с костью
Тип II А
- - передние и задние колонны затронуты, но сохраняют опорную функцию
- - миграция компонента проксимально не более 2 см
- - верхний отдел вертлужного компонента может быть не покрыт до 30%
Тип II В, С
- - миграция проксимально более 2 см.
- - колонны сохраняют опороспособность
- - более 50% гемисферического компонента может быть покрыто оставшейся костью
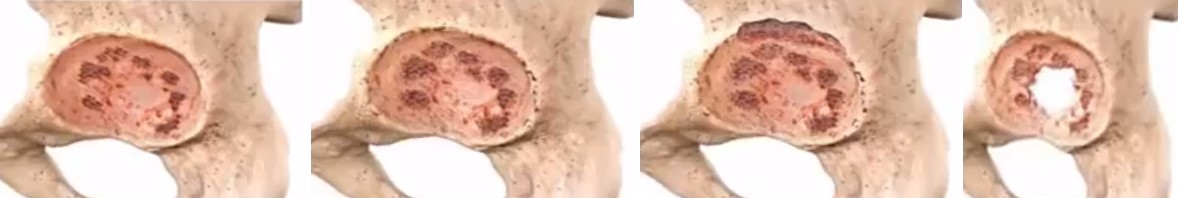
Классификация Paprosky W.G., Perona P.G., Lawrence J.M. - Тип I, Тип II А, Тип II В, С
Классификация Paprosky W.G., Perona P.G., Lawrence J.M. Тип III А, В
Тип III А
- 30-60% АЦ кольца не опороспособны
- проксимальная миграция компонента
- менее 60% кости контактирует с гемисферическим компонентом
Тип III В
- более 60% кости неопороспособна
- значительное разрушение задней колонны
- высокий риск повреждения тазового кольца и медиальная миграция
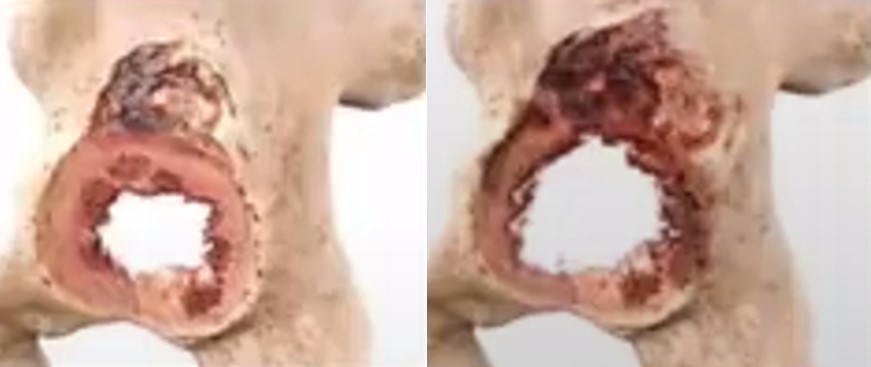
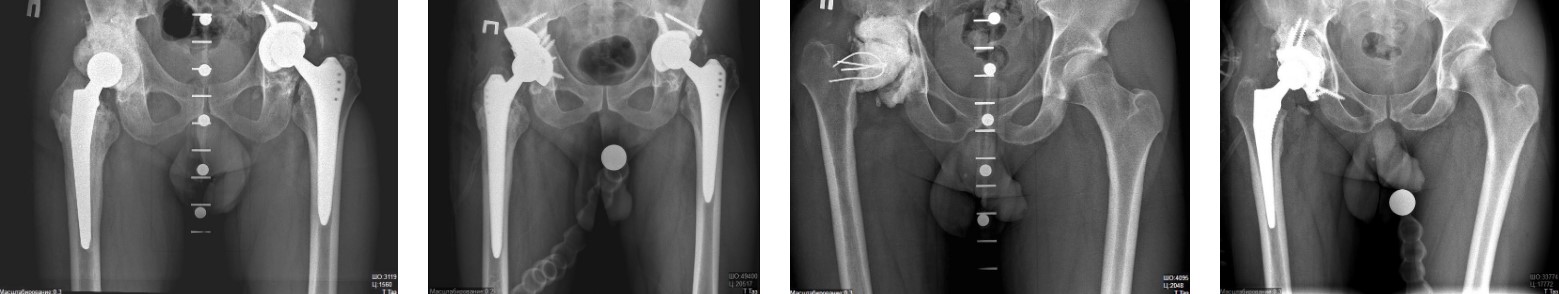
Тип I, Тип II А, В по Paprosky W.G.- достаточно гемисферического компонента (желательно с более пористым покрытиеv) или jumbo-cup
Гемисферические компоненты или вертлужные компоненты больших размеров (jumbo-cup)
Преимущества
- 1. Максимальный контакт поверхностей
- 2. Равномерная нагрузка на большую площадь поверхности таза
- 3. Сокращает объем костно-пластического материала
- 4. Возможность восстановления центра ротации
Недостатки
- 1. Не всегда можно стабилизировать компонент
- 2. При установке (рассверливании) есть риск повреждения стенок и колонн впадины
- 3. Необходимо использовать пары трения большого диаметра
- 4. Ограничены показания при «pelvic discontinuity»
Исследования показали, что jumbo revisions сохраняют стабильность в течении 10-15 лет
Опорные конструкции Тип II С , Тип III А, В по Paprosky W.G.
Преимущества
- 1. Создают опору при отсутствии дна вертлужной впадины
- 2. Есть возможность установки полиэтиленовой чашки в адекватном положении
- 3. Есть возможность установки двойной мобильности
Недостатки
- 1. Необходимо выполнять костную пластику или аугментацию
- 2. Нельзя использовать при наличии остеопороза
- 3. С кольцами никогда не происходит остеоинтеграция компонентов
- 4. Сложно восстанавливать центр ротации
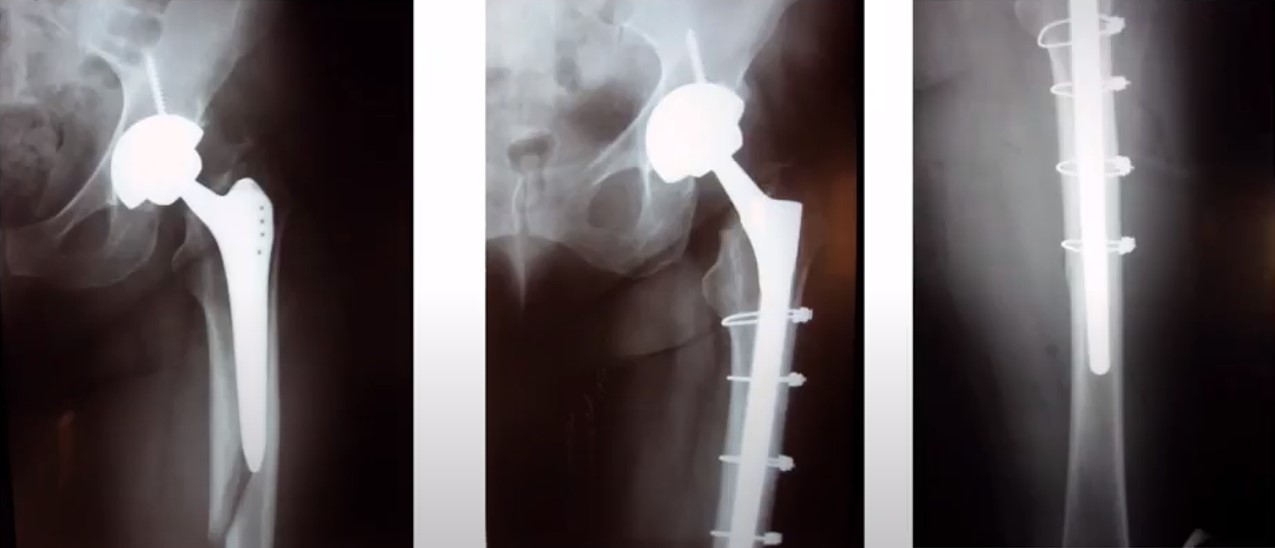
1. После ревизии 2. Восемь лет после ревизии
Ревизия (замена) бедренного компонента эндопротеза тазобедренного сустава
Бедренный компонент эндопротеза предназначен для замещения головки и шейки бедренной кости и состоит из ножки и головки эндопротеза. Он выполнен из металла. Иногда, головка эндопротеза изготавливается из керамики. Для ревизионного эндопротезирования могут применяться специальные бедренные компоненты с удлиненной ножкой. Они необходимы, если канал бедренной кости, в который устанавливается ножка эндопротеза сильно разрушен или разработан.
Компоненты цементных эндопротезов фиксируются к костям при помощи специального метилметакрилатного цемента. Бесцементные эндопротезы фиксируются к костям точной подгонкой ножки к каналу бедренной кости. Такие эндопротезы имеют шероховатую поверхность, в поры и углубления которой со временем прорастает костная ткань, что способствует дополнительной фиксации.
Причины замены бедренного компонента эндопротеза тазобедренного сустава
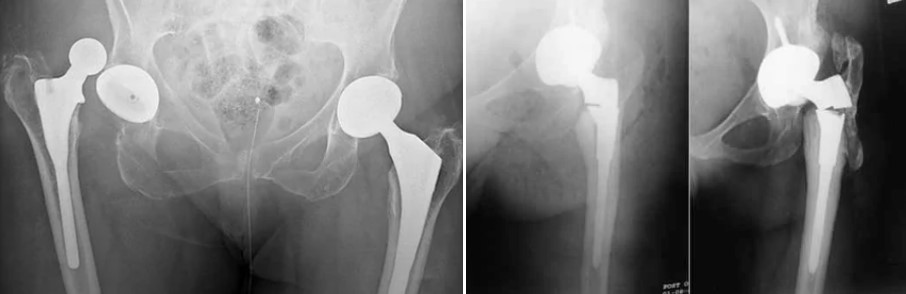
Причины замены бедренного компонента те же: асептическая нестабильность, износ компонентов, повреждение компонентов, перипротезные переломы, инфекция, остеолиз и т.д.
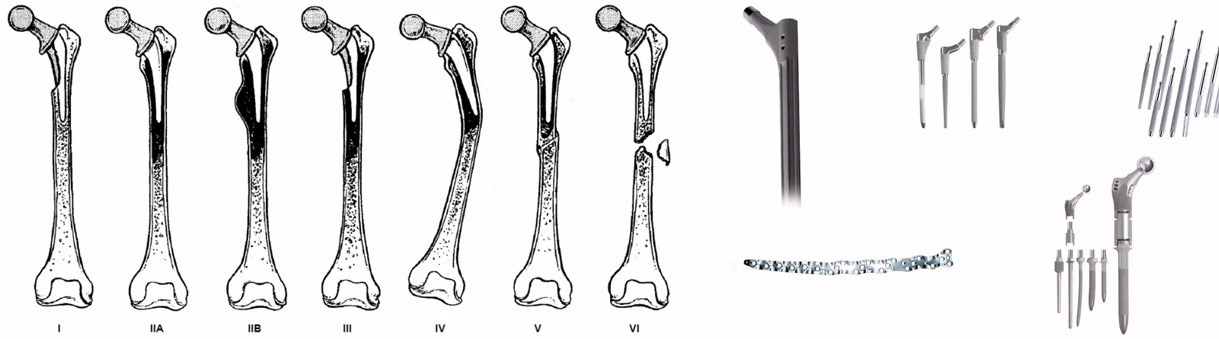
1. AAOS classification 2. Компоненты для ревизии бедренного компонента эндопротеза тазобедренного сустава
Несколько слов о классификации повреждения костной ткани в области бедренного компонента.
- Тип I – Минимальный дефект метафизарной кости
- Тип II – Обширный дефицит метафизарной кости, интактный диафиз
- Тип III а - Обширный дефицит метафизарной кости и минимум 4 см интактного диафиза Тип III b - Обширный дефицит метафизарной кости и менее 4 см интактного диафиза
- Тип IV – Отсутствие поддерживающей кости как в метафизарной, так и в диафизарной зоне
- Тип V- VI – перепротезные переломы
Замена бедренного компонента и особенности импланта Wagner SL
Данные по Wagner SL (ножка для выполения ревизии бедренного компонента тазобедренного сустава)
- 1. С начала использования в 1986 году выполнено более 100 000 ревизий
- 2. Уникальный дизайн для остеоинтеграции
- 3. Wagner SL выполнена из титанового сплава Protasul-64 и предназначена для бесцементной фиксации
- 4. 2 гардуса расширения для фиксации
- 5. Wagner SL имеет 8 продольных граней с относительно острыми краями, которые предназначены для врезания в кость, что обеспечвает максимальную ротационную стабильность
- 6. Позволяет шунтировать зоны остеолиза и переломы.
- 7. Наиболее распространенная ошибка в выборе меньшего диаметра ножки, чем нужно. Это приводит к вторичному оседанию и расшатыванию импланта

Wagner SL
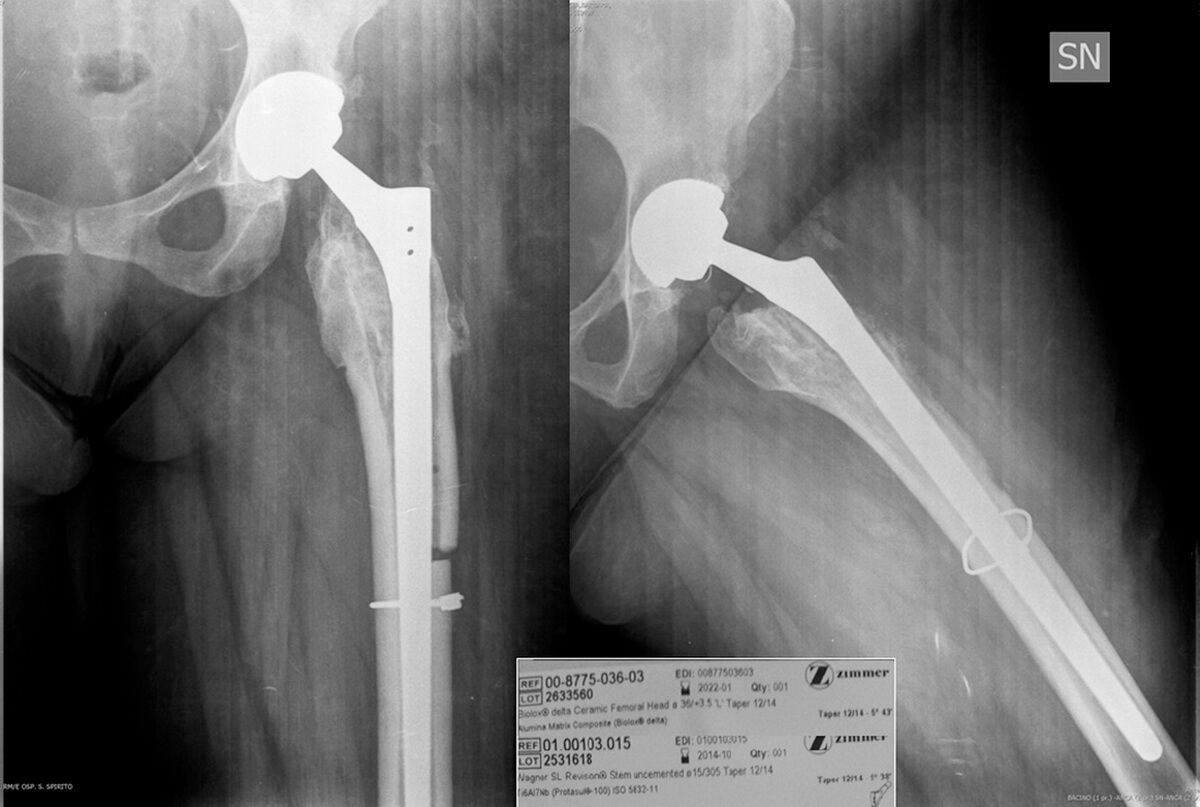
Modular titanium alloy neck failure in total hip replacement: analysis of a relapse case
Примеры использования Wagner SL
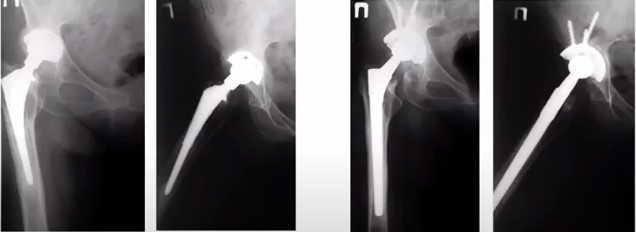
1.2. Состояние при поступлении 3.4. Через 8 лет после ревизии с использованием Wagner SL
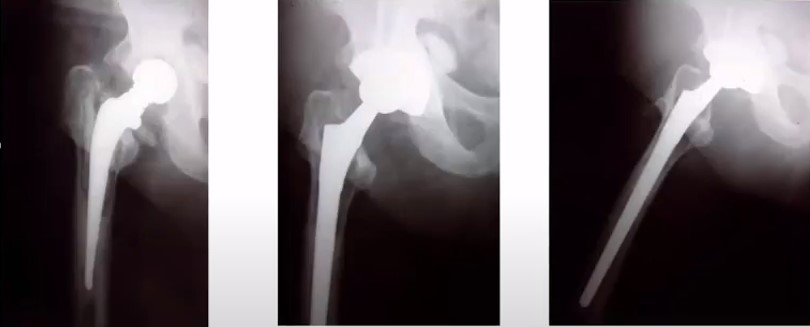
1. Состояние при госпитализации 2. 3. Через 6 лет после ревизии
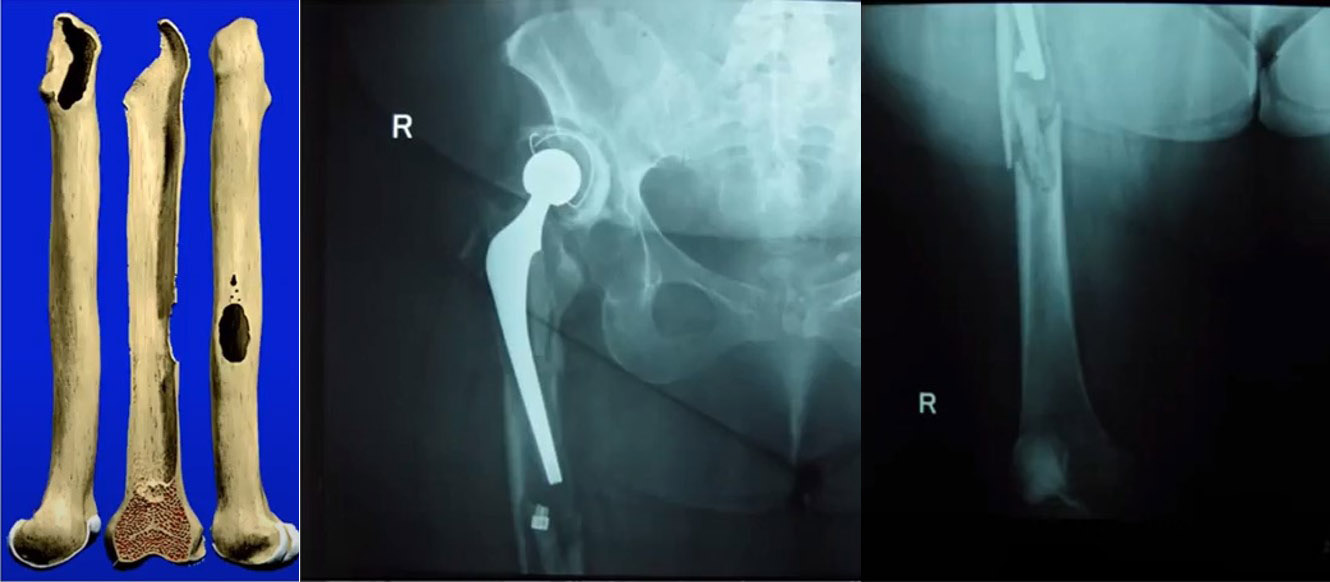
Пример метафизарного остеолиза и не опорного диафиза (IIIB – IV), нестабильность с первых дней эндопротезирования (15 лет), перипроезный перелом (при поступлении)
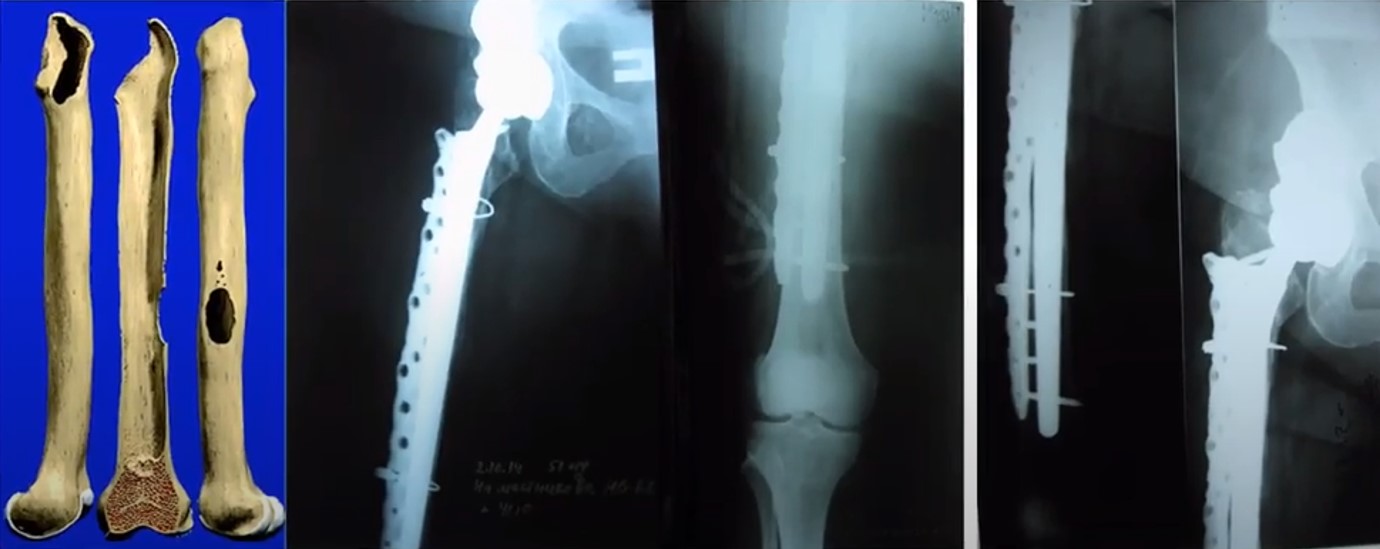
Wagner SL плюс специальная пластина 1. После операции 2. 4 года после операции
Wagner SL при перипротезном переломе 1. При госпитализации 2. 3. года после операции
Импакционная костная пластина при обширном дефекте костной ткани (IV степень)

Данные международной литературы по применению Wagner SL
- 1.
- 75 ЗЭТС 1995-1993
- 14, 4 года средний срок наблюдения (11-19)
- 4 повторных ревизии
- Выживаемость 93,8% - 18 лет
- 2.
- 40 РЭТС
- наблюдение 65 месяцев (29-108)
- 12 интраоперационных переломов (самостоятельная консолидация)
- 2 компонента ревизованы
Подводя итоги
Вертлужный компонент:
- 1. При IIC возможно использование антипротрузионных конструкций только при отсутствии остеопороза костей таза, либо гемисферические компоненты с аугментацией.
- 2. При типе IIIА «UP and OUT» рекомендуется применение гемисферы с аугментацией.
- 3. При типе IIIВ «UP and IN» без «discontinuity» таза укрепляющие кольца желательно комбинировать с аугментацией.
- 4. При типе IIIВ с хронической «discontinuity» таза гемисферические компоненты желательно комбинировать с несколькими аугментами и дистракцией фрагментов таза.
- 5. Для реконструкции обширных дефектов необходимо 3D моделирование и использование индивидуальных имплантов.
Бедренный компонент
- 1. Применение конических немодульных бедренных компонентов у пациентов с нестабильностью эндопротеза тазобедренного сустава в случаях дефицита бедренной кости оправдано дефиците II – IIIВ. При типе IV используется с осторожностью. Интеграция импланта 98%. Отсутствие ревизии – 88%
- 2. В случаях перипротезных переломов с нестабильностью бедренного компонента использование Wagner SL позволяет шунтировать зону перелома и минимизировать применение накостных конструкций
- 3. В случае отсутствия опорной кости в проксимальном отделе желательно использовать синтетические чехлы для фиксации тканей
- 4. Учитывая сопоставимые результаты применения немодульных конических бедренных компонентов и модульных бедренных компонентов, использование первых считается более обоснованным ввиду их меньшей стоимости и исключения износа в области модульного соединения.
Особенности проведения операции
Несколько слов об особенностях ревизионного эндопротезирования. Техника ревизионного эндопротезирования сильно отличается от первичной установки эндопротеза. Одной из причин этого, является значительная потеря костной ткани вокруг первично установленного эндопротеза. Для фиксации компонентов эндопротеза может понадобиться забор кусочка собственной кости пациента, например, из тазовой кости, и установка его взамен разрушенной кости. При фиксации первичного эндопротеза цементом, перед установкой нового искусственного сустава, остатки цемента в бедренном канале и ацетабулярной впадине должны быть удалены. После подготовки костных поверхностей суставной впадины и бедренного канала, устанавливаются компоненты нового эндопротеза.
Какие осложнения встречаются после больших хирургических вмешательств, после ревизионного эндопротезирования?
Осложнения после ревизионного эндопротезирования тазобедренного сустава
Типичными осложнениями после ревизионного эндопротезирования тазобедренного сустава являются:
- тромбофлебит или тромбоз глубоких вен нижних конечностей (о нём мы писали в нашем обзоре) может развиться после любой операции, но наиболее часто встречается после операций на бедре, коленном суставе и органах малого таза. При тромбозе в крупных венах ноги образуются тромбы (сгустки крови). Симптомами тромбоза являются боли и отеки нижних конечностей. При отрыве такого тромба он может попасть в легочную артерию, что приводит к развитию более серьезного заболевания - тромбоэмболии легочной артерии - ТЛА. В настоящее время разработаны и применяются эффективные методы профилактики тромбоза глубоких вен (эластические чулки или бинты), введение низкомолекулярных гепаринов. В результате на сегодняшний день риск этого осложнения незначителен, но он значительно выше именно при ревизионных вмешательствах;
- инфекция является очень серьёзным поражением при ревизионном эндопротезировании. Иногда инфицирование тазобедренного сустава проявляется достаточно рано, пока Вы ещё находитесь в клинике (о проблеме инфекционных осложнений при эндопротезировании мы уже писали в нашем обзоре). В других случаях симптомы инфицирования могут проявиться через несколько месяцев или даже лет после операции. Для профилактики этого осложнения назначаются антибиотики до операции (перед анестезией) и в течение 2-3 дней после неё. В некоторых случаях рекомендуется применение антибиотиков для профилактики инфицирования эндопротеза перед удалением зубов, а также перед операциями на мочевых путях и толстой кишке. Риск инфицирования при ревизионном эндопротезировании выше, чем при первичной операции установки эндопротеза. Так при первичном эндопротезировании риск инфицирования составляет 0,5-1 процентов, а при ревизионном повышается до 2 и более процентов
- вывих головки эндопротеза достаточно редкое осложнение после ревизионного эндопротезирования, которое чаще возникает в раннем послеоперационном периоде, когда ещё не произошло восстановление целостности тканей, окружающих установленный эндопротез. Ваш доктор перед операцией проведет инструктаж о том, каких движений необходимо избегать после операции. Выполнение этих нехитрых правил позволит значительно снизить риск вывиха.
- оссифицирующий миозит является загадочным осложнением с не до конца изученной этиологией которое может возникнуть как после первичного, так и после ревизионного эндопротезирования. При этом заболевании в мышцах, окружающих искусственный сустав, начинают откладываться соли кальция. Термин "миозит" означает воспаление мышцы, а "оссифицирующий" в данном контексте переводится как " с формированием костной ткани". При тяжелом течении этого заболевания эндопротез оказывается замурованным костной тканью, что приводит к его тугоподвижности и появлению боли. Развитие оссифицирующего миозита чаще происходит у пациентов, долгое время страдающих остеоартритом и у которых имеются выраженные костные разрастания (остеофиты) около пораженных суставов. Вероятно, у таких пациентов имеется какая-то генетическая предрасположенность к избыточному формированию костной ткани. При ревизионном эндопротезировании происходит более обширное и серьёзное повреждение тканей по сравнению с первичным эндопротезированием. Поэтому вероятность развития оссифицирующего миозита при этой операции оказывается несколько выше.
- большая кровопотеря во время операции и переливания больших объемов жидкости, крови и компонентов крови могут привести к почечной, печеночной и сердечно-легочной недостаточности
Реабилитация после ревизионного эндопротезирования тазобедренного сустава
Ваш доктор, основываясь на результатах течения послеоперационного периода, объёме оперативного вмешательства и данных рентгенограмм определит вашу индивидуальную реабилитационную программу. Так как ревизионное эндопротезирование является большой травматичной операцией, восстановление после неё может протекать достаточно медленно. Дата, когда пациент может начинать ходить без костылей с полной нагрузкой на ногу, зависит от многих факторов и устанавливается индивидуально вашим доктором. В некоторых случаях реабилитационный период может затягиваться до одного года. После ревизионного эндопротезирования необходимо диспансерное наблюдение у хирурга-ортопеда или ортопеда-травматолога, которое заключается в периодических профилактических осмотрах и проведении диагностических исследований.
Специалисты и клиники, которые помогут Вам с диагностикой, лечением и реабилитацией при первичном и повторном эндопротезировании больших суставов
Полулях Михаил Васильевич - Доктор медицинских наук, профессор, ортопед-травматолог высшей категории, Заслуженный врач Украины.

- Адрес:
- 01601 г. Киев, ул. Бульварно-Кудрявсака, 27
5-й этаж главного корпуса (левое крыло)
Контакты:
+38 (067) 731-53-13+38 (044) 486-80-56
График работы:
- Понедельник - Пятница с 9:00-17:30
Консультационные дни: по предварительной записи
Андрей Кифа Реабилитолог, специалист кинезиологического и биомеханического тейпирования, физической реабилитации

- Адрес:
- ул. Бульварно – Кудрявская, 39/11, г. Киев
- E-mail:
- andriikifa@gmail.com
- +380679082493 моб.
- График работы:
- Понедельник - Пятница с 8:00 до 18:00
- (по предварительной записи)
