Боль в тазобедренном суставе у мужчин молодого возраста. Что делать и к кому бежать? Эндопротезирование тазобедренного сустава Киев, Украина
Сегодня мы начнем серию материалов о болезненных ощущениях в тазобедренном суставе у пациентов молодого возраста (до 40 лет) – что может болеть и что с этим делать? В принципе, болеть может всё. Мало того, болеть может даже то, чего там нет...
Опубликован: 04.07.2022Боль в тазобедренном суставе у мужчин молодого возраста. Что делать и к кому бежать?
Обзор материалов из открытых источников
Анатомию тазобедренного сустава мы подробно разбирали в предыдущем блоге «Травматические повреждения и заболевания тазобедренного сустава»,
Сегодня мы начнем серию материалов о болезненных ощущениях в тазобедренном суставе у пациентов молодого возраста (до 40 лет) – что может болеть и что с этим делать?
В принципе, болеть может всё. Мало того, болеть может даже то, чего там нет – имеется в виду, что источник патологических изменений может находится в другом месте, например, в позвоночнике, но иррадиировать будет в тазобедренный сустав и бедро.
Вот несколько самых распространенных причин:
- импинджмент-синдром в тазобедренном суставе
- тендинит сухожилия подвздошно-поясничной мышцы
- асептический некроз головки бедренной кости
- стресс перелом шейки бедренной кости
- повреждение суставной (вертлужной) губы
- хондроматоз (о нём мы уже писали в небольшом обзоре Хондроматоз (синовиальный хондроматоз) тазобедренного сустава)
- остеоартрит (коксартроз) - редко встречается у молодых пациентов до 40 лет, но всё же исключить его нельзя
- опухоли (кисты и злокачественные опухоли)
- корешковый синдром
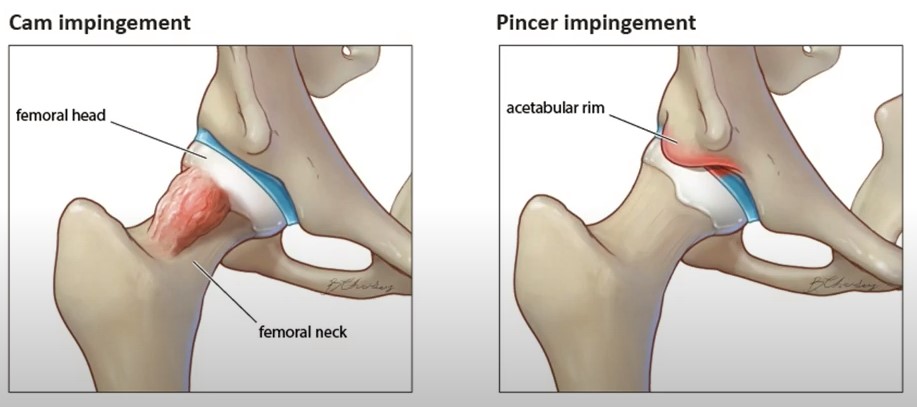
импинджмент-синдром в тазобедренном суставе
Тендинит сухожилия подвздошно-поясничной мышцы

1. Асептический некроз головки бедренной кости 2. Стресс перелом шейки бедренной кости 3. Транзиторный остеопороз бедра 4. Повреждение суставной (вертлужной) губы
Начнем наш обзор с рассмотрения клинического случая
Пациент мужчина, 34 лет, с 30 лет активно занимается бальными танцами, после длительного перерыва из-за карантина COVID-19 начал активные занятия. Болезненные ощущения появились, без ощутимых травм, в области правого тазобедренного сустава со стороны ягодицы. Обратился к невропатологу через несколько недель после первых симптомов, врач не обнаружил никаких повреждений и назначил обезболивающие препараты и миорелаксанты. Препараты помогли, болезненные ощущения во время тренировок прекратились и появлялись только к концу дня после больших нагрузок. Блокада с дексаметазоном в область сустава облегчения не принесла. Невропатолог принял решение назначить МРТ, для исключения некроза головки бедренной кости, как одной из самых распространённых причин болевых ощущений у молодых мужчин.
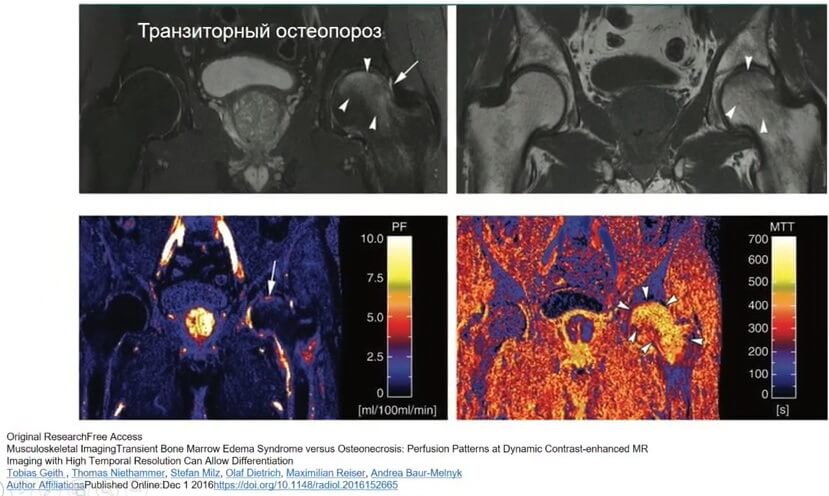
МРТ – транзиторный остеопороз бедренной кости
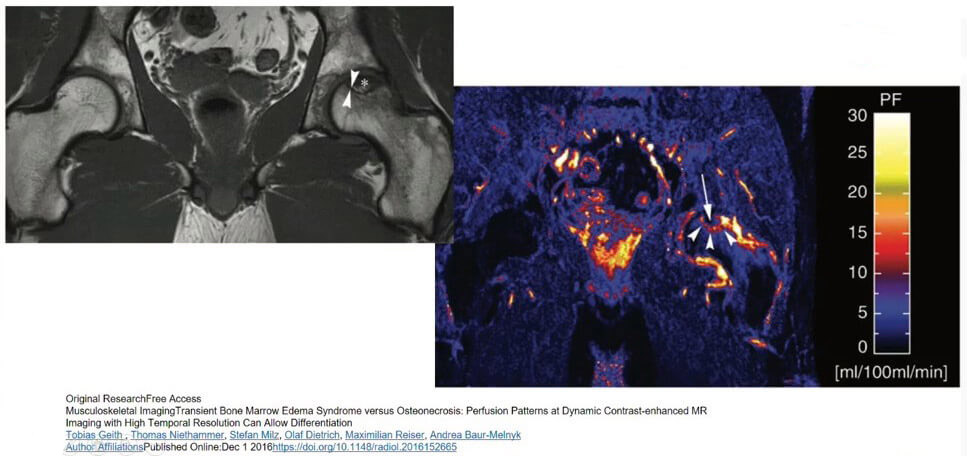
Модель перфузии на МРТ с динамическим контрастированием – Асептический некроз
На МРТ были выявлены четкие зоны транзиторного отека кости с сохранением кровоснабжения головки бедренной кости и отсутствием некроза костной ткани.
Для исключения системных патологий были назначены лабораторные анализы:
- формула крови,
- анализ мочи
- развернутая биохимия крови (креатинкиназа, мочевая кислота, с-реактивный белок, ревматоидный фактор, витамин 25 (ОН) D и т.д)
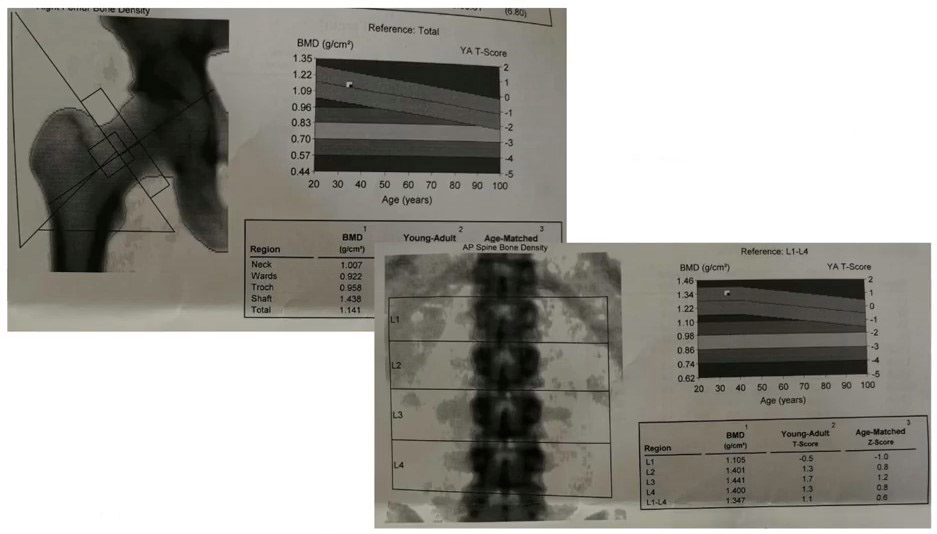
Денситометрия
Денситометрия подтвердила отсутствие системных изменений в костной ткани
Главными факторами в лечении данной патологии является:
- 1) разгрузка (ходьба при помощи костылей) не менее 3 месяцев с обязательным последующим МРТ-обследованием для контроля динамики.
- 2) Обезболивающая терапия по мере необходимости при помощи НПВС 2-3 недели (зависит от выраженности болевого синдрома)
- 3) Медикаментозная терапия: препараты кальция, остеогенон, курантил или трентал как сосудистый компонент, золедроновая кислота 1 раз в год внутривенно капельно (профилактически назначают парацетамол на 2-3 дня для преодоления побочного гриппоподобного состояния и повышения температуры после применения золедроновой кислоты)
- 4) через 3 месяца повторные анализы биохимии крови, суточной мочи и контрольное обследование – МРТ
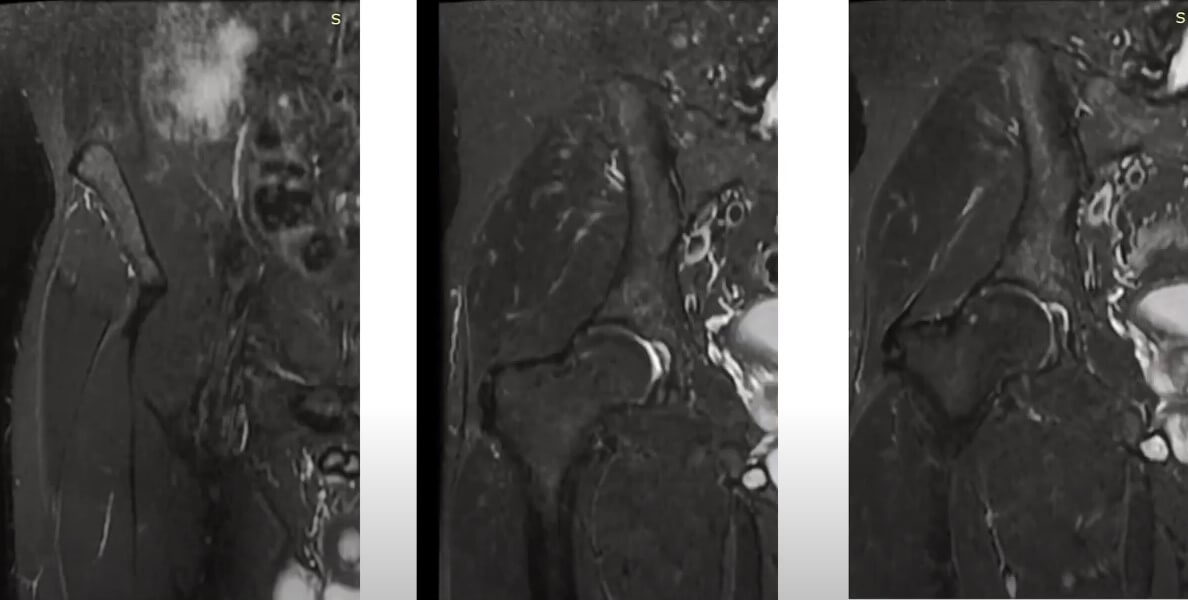
МРТ в динамике через 1,3 и 5 месяца после назначения лечения
Через 5 месяца обследование показало снижение отека кости, полное отсутствие болевого синдрома. Это позволило постепенно вернуться к занятиям танцами.
Далее давайте немного поговорим о каждой причине отдельно. Подробно мы рассмотрим их в следующих блогах: симптоматику, причины возникновения, особенности дифференциальной диагностики, лечение, профилактику и реабилитацию
Сегодняшняя тема - Импинджмент-синдром в тазобедренном суставе (Феморо-ацетабулярный импинджмент - ФАИ, синдром бедренно-вертлужного соударения, феморо-ацетабулярный конфликт)
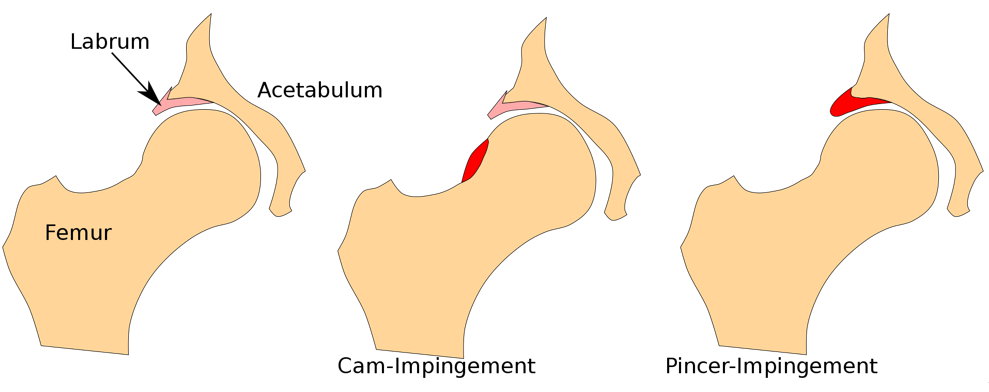
Импинджмент – синдром в области тазобедренного сустава, в большинстве случаев, возникает в результате аномалии развития сустава, при которой происходит соударение или столкновение суставных структур во время движения, реже как следствие травмы или нарушения обмена веществ.
Принято различать 3 вида ФАИ.
- Cam – «бедренный» тип. Характеризуется неправильной морфологией соединения головки и шейки бедренной кости при неизмененной вертлужной впадине.
- Pincer – «ацетабулярный» тип. Характеризуется неправильной анатомией вертлужной впадины при неизмененном проксимальном отделе бедренной кости.
- Mixed – комбинация обоих вариантов
В каких случаях следует заподозрить феморо-ацетабулярный импинджмент?
В первую очередь — при наличии боли в паховой области. Больные указывают на локализацию боли путем охватывания большим и указательным пальцем области большого вертела (так называемый С-знак). Эта боль иррадиирует в большой вертел и наружную поверхность бедра, достигает наружной поверхности коленного сустава (возможны боли в ягодичной области и поясничном отделе позвоночника). Симптоматика как правило носит односторонний характер. Нередко таких больных ошибочно обследуют на предмет патологии колена. Боль усиливается при сгибании и внутренней ротации бедра, при беге и прыжках, после длительного нахождения в сидячем положении. Очень часто больные отмечают, что не могут долго вести автомобиль. Через 2 — 3 ч им требуется выпрямить ногу в течение 10 — 15 мин, прежде чем продолжать путь. Характерно также усиление боли при повышении нагрузки на сустав, например, при переноске тяжестей. Боль прямо пропорциональна нагрузке на сустав. Следует иметь в виду, что обычно не удается найти связь с травмой в анамнезе, однако очень часто прослеживается связь с хроническими перегрузками (например, у танцоров или футболистов).
Симптомы ФАИ
Внезапно возникающие боли в области паха, наружной поверхности бедра, ягодичной области, проявляющиеся при крайних положениях и сопровождающиеся ограничением движений. Наиболее яркие проявления – после длительного нахождения в сидячем положении (например, за рулем автомобиля) или после значительной физической нагрузкой с выраженными амплитудным движениями в тазобедренных суставах. Чаще болевой синдром проявляется у пациентов молодого и среднего возраста.
- Боль, ее частая локализация – область паха, зона ягодиц, поясница;
- Внезапное возникновение болезненности в тазобедренном суставе при его крайних положениях внутренней ротации, привидения, сгибания;
- Стойкая ограниченность диапазона движений в сочленении;
- Поражение, как правило, локализуется в одном из ТБС;
- Усиление болевого синдрома после долгого нахождения в положении «сидя»;
- Нарастание дискомфорта после длительной или усиленной физической активности;
- Ослабление боли в состоянии покоя.

Причины ФАИ
К развитию заболевания приводят следующие этиологические факторы:
- пороки развития (дисплазия тазобедренного сустава, эллипсовидная форма головки бедренной кости, ретроверсия вертлужной впадины
- детские болезни (болезнь Легга-Кальве-Пертеса и др.)
- последствия болезней с нарушением обмена веществ или воспалительных заболеваний
эпифизиолиз, асептический некроз головки бедренной кости посттравматические состояния тазобедренного сустава (последствия переломов шейки бедра и вертлужной впадины) - последствия оперативных вмешательств
- занятия тяжелыми видами спорта, протрузия дна вертлужной впадины (первичная и вторичная)
Диагностика ФАИ
Для пациентов диагностические мероприятия начинаются с проведения функциональных проб тазобедренного отдела. Они заключаются в оценивании функций сгибания, разгибания, приведения, отведения, вращения проблемного сустава. Конечность больного врач испытывает в разных физиологичных траекториях движения.
Для выявления костного конфликта применяется тактика сгибания конечности в ТБС до прямого угла, затем ногу приводят и ротируют кнутри, после кнаружи. При появлении болевого синдрома в конечной точке тест считается положительным. Чаще такая боль говорит о соударении передневерхнего ацетабулярного участка и поверхности бедренной шейки.
Интересующий отдел также может быть проверен на симптом Дреманна и С-симптом. В первом случае диагностическим критерием служит возможность согнуть ногу в сочленении исключительно из позиции наружной ротации, что указывает на торсию бедренной кости по типу ретроверсии. Во втором – болевые ощущения проявляются при обхвате и компрессии надвертельной части большим и указательным пальцами, образующими букву «С». Определенный С-симптом свидетельствует об искаженной морфологии вертлужного элемента.
Лишь на основании функциональных тестов ни один хороший специалист не поставит диагноз и не назначит лечения.
Следующий этап, позволяющий подтвердить или отклонить первичные предположения о проблеме, извлечь максимум информации об анатомической дисгармонии сустава, – это инструментальная диагностика. Она базируется на выполнении:
- рентгенографии;
- магниторезонансной томографии;
- компьютерной томографии.
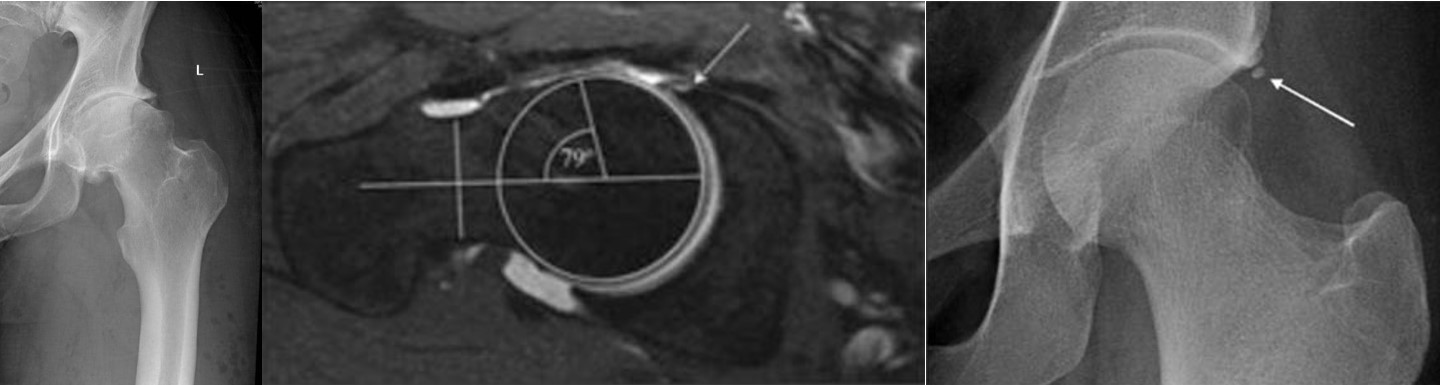
Диагностическая информативность классической рентгенографии для определения патологии довольно высокая: 90% и выше. Правильный диагноз на основании результатов рентгена реально поставить сугубо при условии выполнения снимков во всех перечисленных проекциях:
- переднезадней (стандарт);
- по Лаунштейну (укладка в позу «лягушки»);
- латеральной;
- в положении сгибания бедра при углах 90°, 45°;
- «ложного» профиля (техника снимка в косой проекции, Lequesne’s false profile).
Методы томографии (КТ, МРТ) используются при подозрении на осложненную генерализированную форму патологии, требующую более глубокой оценки структурных звеньев тазобедренного сустава. Лучшую картинку о состоянии мягких тканей даст МРТ. Такой вид диагностики определяет патологии суставного хряща, синовиальной мембраны и губы, хорошо визуализирует кисты, тендиноз мышц, синовит сустава, отек костного мозга.
Лечение ФАИ
В терапии пациентов с ФАИ в зависимости от тяжести клинического случая применяется либо консервативное, либо оперативное (хирургическое) лечение.
Консервативный подход предполагает назначение комплексного лечения, включающего:
- ограничение физических нагрузок, вызывающих болевой синдром;
- временное обездвиживание сустава (при выраженном воспалении, отеке)
- лечебную физкультуру, направленную на увеличение объема движений и укрепление мышц, стабилизирующих суставной аппарат;
- процедуры физиотерапии (ультразвук, лазер, магнит, электрофорез, УВТ);
- медикаментозное лечение – использование обезболивающих препаратов из серии НПВС, при нестерпимой боли применяют блокады с внутрисуставным введением кортикостероидов (дипроспана, гидрокортизона или др.).
- отдельно можно выделить инъекции гиалуроновой кислоты
- последнее время в сочетании с другими методами стали применять регенеративные технологии лечения стволовыми клетками – PRP и др.
Сегодня ввиду неполного владения информацией о естественном течении ФАИ, спрогнозировать успешность безоперационной терапии невозможно. Очень опасным осложнением ФАИ может стать ранний артроз, поэтому при отсутствии положительного эффекта от консервативного лечения всегда применяют оперативную тактику устранения патологии.
Сеанс хирургии нацелен на удаление экзостозов (костных разрастаний), что позволит ликвидировать патомеханический фактор ударения друг о друга составляющих компонентов сустава.
Золотым стандартом во всём мире на сегодняшний день считают артроскопический способ лечения ФАИ
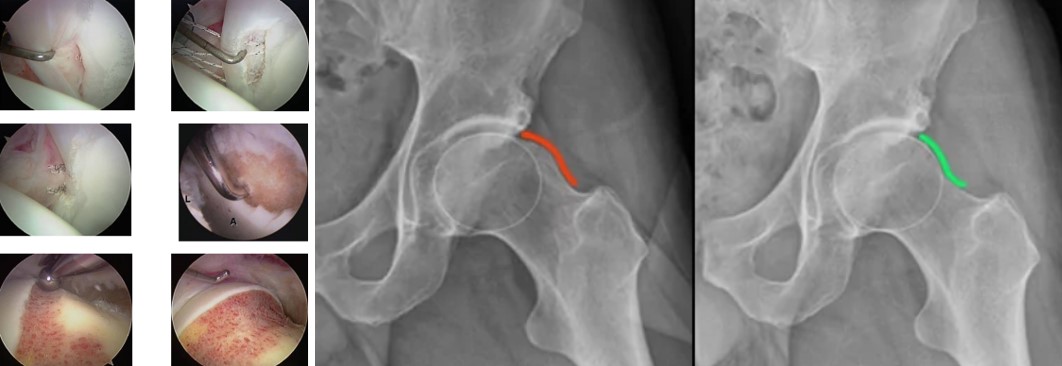
Артроскопические процедуры выполняются с помощью оптического прибора артроскопа, но при несильно выраженном на рентгенограммах импинджменте. Трубка артроскопа вводится в сустав через маленький кожный разрез, величина которого равна примерно 1 см. В процессе артроскопии под видеоконтролем хирург выполняет моделирующую резекцию: очищает от избыточных костных наростов вертлужный и бедренный компоненты. Если в ходе сеанса обнаруживаются травмы губы, дефекты исправляются якорной рефиксацией, аутопластикой или механическим (иногда плазменным) дебридментом.
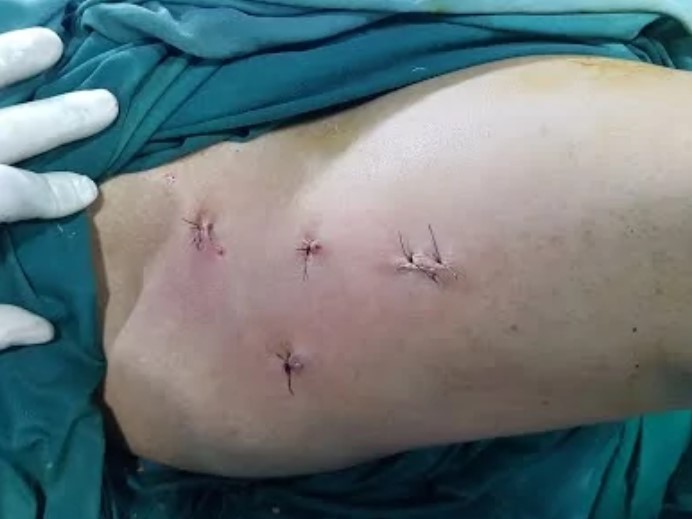
Внешний вид в области тазобедренного сустава после артроскопии
Открытая операция производится через стандартный разрез, порядка 8-10 см. Вмешательства с широким открытием сочленения назначаются, например, при заднем кэм-типе, генерализированном увеличении площади вертлюжного покрытия, ацетабулярной ретроверсии идиопатической этиологии. Открытое вмешательство сопровождается отсечением большого вертела и вывихом бедра. Далее с учетом показаний производятся необходимые манипуляции (резекция, пластика реориентирующие вмешательства и пр.), которые помогут восстановить форму проксимального метаэпифиза бедра и/или суставной впадины.
Реабилитация после оперативного (артроскопического) лечения ФАИ
Для закрепления успеха лечения ФАИ после артроскопии крайне важно правильно провести реабилитацию. Естественно, что для каждого пациента программу реабилитации нужно составлять индивидуально, но есть базовые принципы одинаковые для всех.
Все пациенты обязаны ходить на костылях в течение 2-х недель после операции с небольшой опорой на оперированную конечность. Через две недели, после снятия швов, пациенту разрешается наступать на ногу по переносимости и постепенно, если у пациента правильный стереотип походки, разрешается отказаться сначала от одного костыля, а затем ходить без дополнительной опоры вовсе или с тростью.
После артроскопии тазобедренных суставов выделяют несколько этапов реабилитации.
- 1 этап - это период от окончания операции до конца второй недели,
- 2 этап - с 3-й недели по 6-ю,
- 3 этап - с 7-й по 12-ю
- 4 этап - с 3-го месяца до выздоровления.
На каждом этапе есть свои рекомендации и ограничения.
На первом этапе пациент должен выполнять изометрическое сокращение мышц бедра, ягодицы, живота, а также, пассивное сгибание и внутреннюю ротацию бедра.
На втором этапе добавляются активные движения, упражнения на стретчинг, разрешаются упражнения стоя, велотренажер с высоким седлом.
На третьем этапе пациент должен вернуть полный объем движений, закачать мышцы. Разрешаются упражнения с сопротивлением, дополнительным весом. Из тренажеров разрешается велотренажер, орбитрек, степпер. Также на этом этапе будут эффективные занятия в бассейне.
Последний этап – это финишная прямая к выздоровлению. На этом этапе продолжаем укреплять мышцы и обращаем особое внимание на проприоцепцию.
На всех этапах параллельно с ЛФК применяют физиотерапию, массаж, кинезиологическое тейпирование. Все средства направлены на укрепления мышц, которые участвуют в стабилизации и движении в тазобедренном суставе, восстановлении объема движений.
Прогноз лечения ФАИ благоприятный на начальных стадиях. Но, если пациент занимался самолечением и не обращался к специалистам, ФАИ может вызвать выраженные повреждение суставной губы и других тканей тазобедренного сустава, что в сою очередь спровоцирует ранний коксартроз (артроз тазобедренного сустава) и как следствие возможную необходимость раннего эндопротезирования тазобедренного сустава.
Специалисты и клиники, которые помогут Вам с диагностикой, лечением и реабилитацией при появлении болевых ощущений в области тазобедреного сустава
Полулях Михаил Васильевич - Доктор медицинских наук, профессор, ортопед-травматолог высшей категории, Заслуженный врач Украины

- Адрес:
- 01601 г. Киев, ул. Бульварно-Кудрявсака, 27
5-й этаж главного корпуса (левое крыло)
Контакты:
+38 (067) 731-53-13+38 (044) 486-80-56
График работы:
- Понедельник - Пятница с 9:00-17:30
Консультационные дни: по предварительной записи
Андрей Кифа Реабилитолог, специалист кинезиологического и биомеханического тейпирования, физической реабилитации

- Адрес:
- ул. Бульварно – Кудрявская, 39/11, г. Киев
- E-mail:
- andriikifa@gmail.com
- +380679082493 моб.
- График работы:
- Понедельник - Пятница с 8:00 до 18:00
- (по предварительной записи)
Климчук Людмила Ивановна Врач ультразвуковой диагностики высшей категории, УЗИ опорно-двигательного аппарата

- Адрес:
- г. Киев, Чеховський переулок, 7, Поликлиника ИТО, 3 этаж, каб. 315
Контакти:
+38 (044) 486 36 36+38 (050) 463 07 05
+38 (098) 999 31 22
График роботы:
- Понедельник – Пятница с 9:00 до 16:00
Консультационные дни: по предварительной записи
