Колено бегуна (пателлофеморальный синдром)
«Колено бегуна» - это самая распространённая патология при беге, согласно статистике, синдром составляет более 22% травм, которыми страдают бегуны
Опубликован: 17.03.2023«Колено бегуна» (пателлофеморальный синдром)
Причины, симптомы, диагностика, особенности лечения, реабилитация и профилактика
Обзор материалов из открытых источников, специально для проекта "Травматология и фармакология: точки соприкосновения"
Автор: Исполнительный директор проекта "Травматология и фармакология: точки соприкосновения" Александр Непорожний
Проблемы с коленями возникают не только у людей старшего поколения. Большая часть заболеваний и травматических повреждений связок, менисков и надколенника коленного сустава приходится на молодой, физически активный возраст. В подавляющем большинстве случаев причинами становятся травмы – как одномоментные, так и усталостные, накапливающиеся месяцами и даже годами. Одна из самых частых причин обращения к ортопеду-травматологу или спортивному врачу – пателлофеморальный синдром или, как его еще называют, «колено бегуна».
«Колено бегуна» – травма «Overuse» (с латинского – чрезмерное использование) или усталостная травма, которая происходит у людей, долго бегающих или прыгающих, чаще всего у спортсменов и людей, ведущих активный образ жизни. К ним также относятся стресс перелом или маршевый перелом, об одном из них «Стресс-перелом шейки бедренной кости» мы уже вспоминали в наших обзорах.
«Колено бегуна» - это самая распространённая патология при беге, согласно статистике, синдром составляет более 22% травм, которыми страдают бегуны.
Пателлофеморальный синдром развивается из-за смещения надколенника. В свою очередь причинами смещения надколенника при «колене бегуна» являются:
- высокие ударные нагрузки на коленный сустав при занятиях определенными видами спорта
- повторяющееся микротравмирование суставных поверхностей и связок надколенника
- слабость, снижение эластичности мышц бедра
- нарушение баланса мышечных стабилизаторов бедра и голени
- неправильное положение стопы (неудобная обувь) при занятии спортом, патологии голеностопного сустава
- плоскостопие и другие заболевания стопы
- избыточный вес
- врожденные аномалии развития суставных структур
- патологии хрящевой ткани коленного сустава
- нарушения физиологической оси нижней конечности (вальгусные и варусные отклонения)
Кроме того, синдром «колена бегуна» можно заполучить из-за пренебрежения разминкой перед бегом и из-за тренировок в неподходящей для этого обуви, также при беге по сложной поверхности (бег по пересеченной местности, бег с барьерами).
Симптомы «колена бегуна»
Основной жалобой на начальной стадии развития патологии является тупая ноющая боль, усиливающаяся при нагрузках и быстро проходящая в покое. Болевые ощущения локализуются вокруг, сзади или под коленной чашечкой. В дальнейшем, при отсутствии адекватного лечения, «колено бегуна» может напоминать о себе при приседании, подъеме или спуске с лестницы. Также возможно развитие реактивного воспаления, сопровождающегося отеком и покраснением кожи. Пациенты обращают внимание на скованность после выпрямления длительно согнутой ноги, ощущение блокировки, гипермобильность, неустойчивость или тугоподвижность коленного сустава. При движениях может появляться крепитация (характерный хруст). Объективно выявляется отклонение биомеханической оси нижней конечности от физиологической нормы.
Из-за сильных, нарастающих дискомфортных ощущений человеку придется прервать тренировку. Воспаление может сохранятся на протяжении длительного времени и перейти в хроническое, вовлекая в патологические процессы мягкие ткани коленного сустава и синовиальную оболочку.
Травмы и микротравмы, обуславливающие появление симптомов «колена бегуна», становятся причиной хондропатии и последующей хондромаляции (повреждения хряща) надколенника.
Пателлофеморальный синдром развивается в 3 этапа:
1 – легкий: болезненность появляется только после физической активности и не оказывает существенного влияния на выполнение тех или иных действий, быстро проходит в покое
2 – умеренный: боль возникает в процессе и ощущается после завершения движения
3 – тяжелый: продолжительные или непроходящие боли, затрудняющие повседневную деятельность и деструктивно влияющие на привычный образ жизни.
Особенности диагностики «Колена бегуна»
Как обычно, диагностика начинается с осмотра и сбора анамнеза.
В современной ортопедической практике широко используются:
- диагностические тесты
- рентгенография в аксиальной и боковой проекциях
- КТ при согнутом колене (под углом от 1 до 45°)
- УЗИ коленного сустава
- МРТ
- артроскопия
Наибольшую диагностическую ценность из не инвазивных методов при рассмотрении пателлофеморального синдрома имеет магнитно-резонансная томография. Безопасная, не несущая лучевой нагрузки методика, позволяет даже в самых сложных ситуациях максимально точно установить характер и локализацию повреждения, оценить угол смещения и наклона надколенника, выработать наиболее оптимальную лечебную тактику и определить прогноз.
Рентгенография в особых проекциях (о ней мы писали в обзоре «Интраоперационная визуализация надколенника») поможет определить степень смещения надколенника.
Золотым стандартом диагностики считают артроскопию - осмотреть «своими глазами» степень повреждения хряща, вовлечение в воспалительный процесс внутренние части сустава и, при необходимости, сразу провести необходимые манипуляции.
Особенности лечения «колена бегуна»
При обнаружении характерных симптомов, нужно немедленно прекратить нагрузки и обратиться к специалисту для установки диагноза. Начать лечение нужно как можно раньше, чтобы предотвратить разрушение хрящевой ткани по внутренней поверхности надколенника.
Консервативное лечение
Помимо отказа от нагрузок и обеспечения колену покоя, необходимо применять физиотерапевтические методы лечения. К таким методам относится ударно-волновая терапия, электрофорез, массаж.
Ударно-волновая терапия, воздействуя на поврежденную область, способствует улучшению кровообращения и питания тканей, ускоряет их регенерацию.
ЛФК направлено на укрепление и сбалансирование мышц бедра и голени для возвращения стабильности надколенника, восстановления объема движений в коленном суставе.
Кинезиологическое или биомеханическое тейпирование надколенника, мышц бедра и голени также помогут стабилизировать надколенник.
При невозможности использовать тейпы, применяют специальные ортезы с фиксатором надколенника.
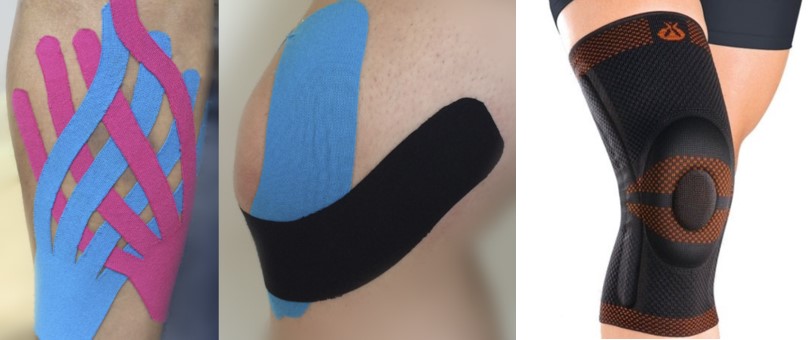
Тейпирование надколенника при лечении «колена бегуна» (слева), специальный ортез с фиксатором надколенника (справа)
Медикаментозная терапия - мази, гели, нестероидные противовоспалительные средства, противотёчная терапия - направлена на снятие воспаления, восстановление питания тканей и купирования болевого синдрома.
Инъекции гиалуроновой кислоты и PRP помогут улучшить питание пострадавших хрящей, восстановить вязкость и объем синовиальной жидкости.
В любом случае, выбор лечения во многом зависит от стадии заболевания. Во 2-3 стадиях консервативное лечение может не принести желаемого результата и тогда врачи принимают решение об оперативном вмешательстве.
Оперативное лечение «колена бегуна»
При наличии глубоких хрящевых дефектов надколенника, существенно нарушающих двигательную активность, проводится малоинвазивная артроскопическая операция. При выборе той или иной хирургической техники учитывается возраст, общее состояния пациента и степень его физической подготовки. Также операция может понадобиться при значительном дисбалансе связок и мышц бедра и голени.
Подробно об артроскопическом вмешательстве при проблемах с надколенником мы говорили в материале «Хондромаляция надколенника»
Реабилитация
Реабилитационные мероприятия направлены на восстановление силы мышц в пострадавшей конечности, а также, восстановление объема движения в коленном суставе. Массаж, ЛФК и занятия в бассейне помогут максимально быстро вернуться к тренировкам. Восстановление нагрузок на коленный сустав происходит постепенно под контролем инструктора ЛФК или опытного тренера и зависит от способа лечения и объема оперативного вмешательства на коленном суставе.
Профилактика и последствия
Как и с любой другой патологией опорно-двигательного аппарата – лучшее лечение «Колена бегуна» – его профилактика.
В этом могут помочь:
- Правильно составленный график тренировок, с плавным повышением нагрузок - планируйте процесс тренировки согласно уровню своей физической подготовки и придерживайтесь правильной техники бега. Очень часто дискомфорт в коленях возникает из-за переутомления.
- Подбор подходящей спортивной обуви - подбирайте беговые кроссовки, учитывая строение стопы и технику бега. Также в специализированных магазинах можно приобрести корректирующие стельки. Если вы бегаете по асфальту, отдайте предпочтение кроссовкам с хорошей амортизацией. Но не забывайте, что в при постоянном беге по асфальту обувь необходимо менять максимум каждые 800 километров. Если бегаете по пересеченной местности – выбирайте обувь с фиксатором голеностопного сустава, во избежание его травмирования и потери устойчивости.
- Качественные разминка и заминка после основной тренировки - Начинайте пробежку с обязательной разминки для подготовки мышц к нагрузке. Уделяйте время тренировке мышц-стабилизаторов.
- Укрепление всех групп мышц, задействованных в движении ноги
- Правильное питание и профилактика избыточного веса - хорошо питайтесь и соблюдайте питьевой режим во время пробежек. Помните, что вода и питательные вещества необходимы для нормальной работы суставов. Баланс питательных веществ можно восполнить, употребляя биологически активные добавки с коллагеном и хондропротекторы.
- Лечение и профилактика заболеваний стопы и голеностопа
Что будет, если не лечить или заниматься самолечением?
Самое малое, что может случится при неправильном лечении или игнорировании проблемы – потеря возможности заниматься спортом. Самое опасное осложнение – ранний остеоартрит и необходимость эндопротезирования. В любом случае эту патологию нельзя игнорировать, при первых симптомах заболевания нужно как можно скорее обратиться к ортопеду-травматологу или спортивному врачу и выяснить причину дискомфорта, ведь симптомы «колена бегуна» могут скрывать за собой более опасные патологии, которые нужно распознать как можно скорее и начать адекватное лечение.
Не занимайтесь самолечением, не применяйте обезболивающие бессистемно, купируя боль и продолжая наносить вред коленному суставу, ведь именно боль дает сигнал о необходимости прекратить нагрузки и выяснить ее причину!
По вопросам диагностики и лечения травм и заболеваний коленного сустава обращайтесь:

- Контакты:
- +38(099)064-82-87
- +38(096)064-82-87
- Отвечаем на Ваши звонки: Понедельник – Пятница 10:00 - 16:00
- Или Telegram: Чат Telegram круглосуточно по возможности
