Повреждения сустава Лисфранка
Повреждения сустава Лисфранка - механизм травмы и классификация, симптомы и диагностика, лечение, реабилитация и профилактика, прогноз
Опубликован: 26.02.2024Повреждения сустава Лисфранка - механизм травмы и классификация, симптомы и диагностика, лечение, реабилитация и профилактика, прогноз
Обзор материалов из открытых источников специально для проекта «Травматология и фармакология: точки соприкосновения»
Повреждения сустава Лисфранка - это комплекс повреждений костей, связок и суставов среднего отдела стопы. Образованный несколькими костями сустав среднего отдела стопы носит название сустава Лисфранка в честь французского хирурга Жака Лисфранка (Lisfranc) де Сен-Мартена, служившего в начале 19 века в армии Наполеона.
Для начала немного вспомним анатомию стопы
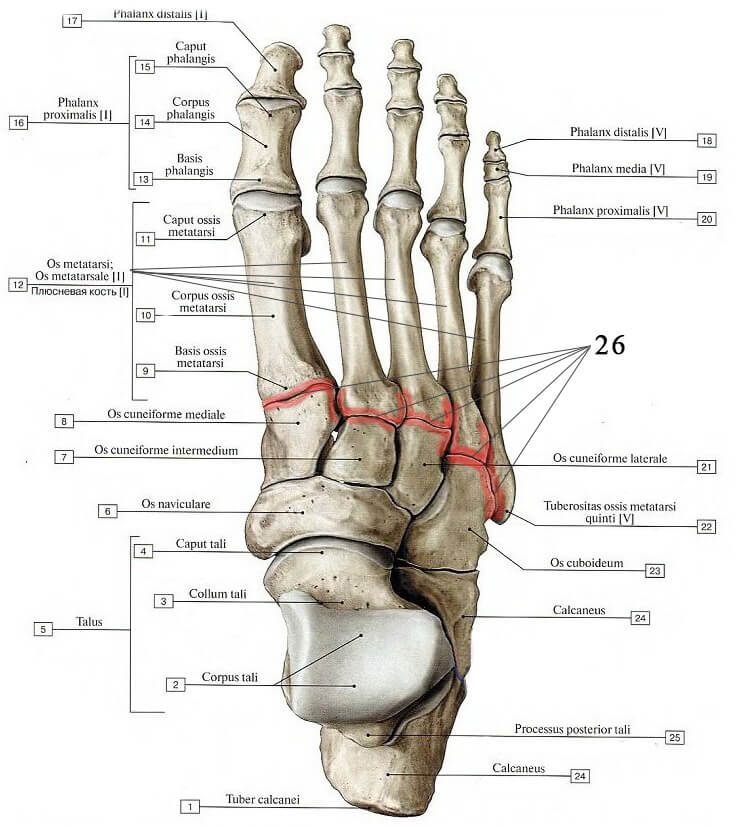
Кубовидная кость (23), три клиновидные кости (7, 8, 21), а также пять плюсневых костей (12) образуют сустав Лисфранка (26)
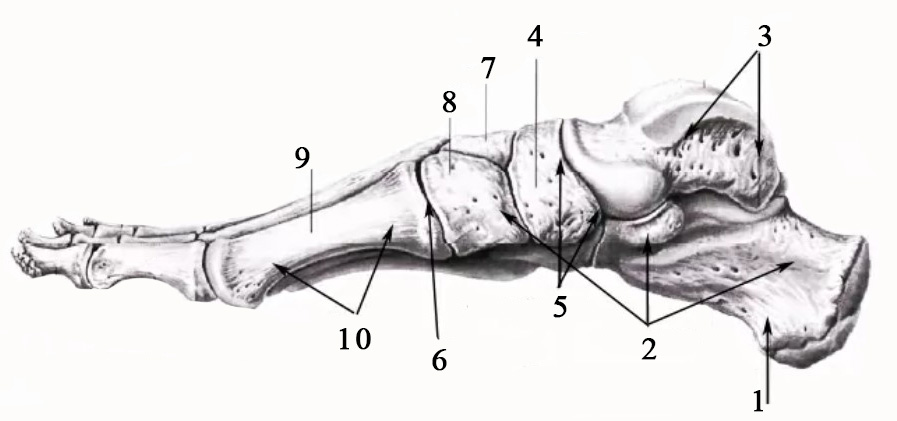
Кости стопы, вид сбоку (медиально) 1. Пяточная кость 2. Предплюсна 3. Таранная кость 4. Ладьевидная кость 5. Сустав Шопара 6. Сустав Лисфранка 7. Промежуточная клиновидная кость 8. Медиальная клиновидная кость 9. 1-ая плюсневая кость 10. Плюсна
Средний отдел стопы или средняя часть стопы, образованная несколькими небольшими костями, которые вместе формируют свод стопы. К этим костям относят, в том числе, пять плюсневых костей, которые служат основаниями для пальцев стопы. Кости удерживаются рядом друг с другом связками, за исключением 1-ой и 2-ой плюсневых костей, которые друг с другом не связаны.
Средний отдел стопы выполняет очень важную функцию стабилизации свода стопы как при статической, так и при динамической нагрузке (ходьбе, беге, прыжкам). При ходьбе средний отдел стопы осуществляет перераспределение нагрузок, прилагаемых к стопе со стороны мышц голени, на передний отдел стопы.
Сустав Лисфранка является сложным суставом и образован костями и связками, объединяющими средний и передний отделы стопы. Повреждения сустава, очень опасная травма с неоднозначным исходом лечения и прогнозами, могут включать переломы костей, частичные и полные разрывы стабилизирующих сустав связок, а также вывихи образующих сустав костей. Кроме этого, повреждения сустава Лисфранка могут характеризоваться повреждением суставной поверхности образующих его костей и суставного хряща. Суставной хрящ покрывает образующие сустав поверхности костей и обеспечивает свободное и беспрепятственное скольжение их друг относительно друга. В отсутствие хирургического лечения повреждения суставов среднего отдела стопы приводят к изменению анатомии этой части стопы, неправильному перераспределению действующих здесь нагрузок и в конечном итоге к дегенеративному поражению образующих этот отдел суставов, что может потребовать уже более сложного хирургического вмешательства. Однако даже при адекватном хирургическом лечении повреждения сустава Лисфранка все равно могут в последующем становиться причиной дегенеративного поражения суставов с последующим развитием артрозов.
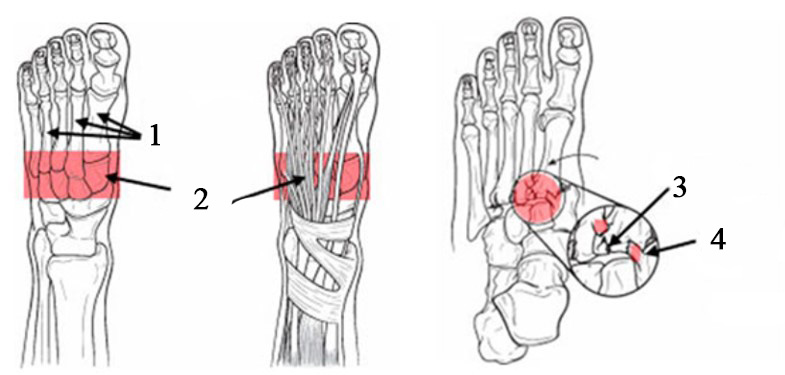
1. Плюсневые кости. 2. Сустав Лисфранка 3. Перелом 4. Разрыв связок
Механизм повреждения сустава Лисфранка
Для понимания механизма и возможных повреждений нужно учитывать, что сустав Лисфранка состоит из таких анатомических структур как: связки, сустав и, в целом, суставной комплекс Лисфранка. Суставной комплекс Лисфранка состоит из предплюсне-плюсневых суставов, межплюсневых суставов, межпредплюсневых суставов.
Основными причинами получения повреждений в области суставов Лисфранка являются:
- подворот стопы;
- неудачные приземления при соскоках с большой высоты;
- удар предметом или падение тяжести на область сустава;
- падение с приземлением на подвёрнутую стопу, нагружая её массой тела;
- длительные профессиональные вибрационные нагрузки на стопы;
- дорожно-транспортные происшествия;
- перегрузка при занятиях спортом и танцами.
Наиболее частыми причинами повреждений сустава Лисфранка являются ДТП, падения с высоты, и спортивная травма.
Наиболее частым механизмом является осевая нагрузка через согнутую в подошвенном направлении стопу и опосредованные ротационные силы.
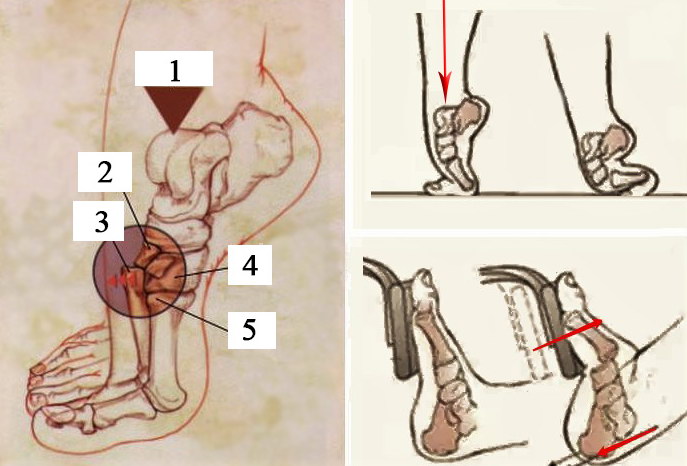
1. Вектор нагрузки 2. Средняя клиновидная кость 3. Вывих основания 2-й плюсневой кости и разрыв связки 4. Внутренняя клиновидная кость 5. Основание 1-й плюсневой кости
При этом травмирующая сила распределяется в направлении сгибания\приведения\осевой компрессии, что приводит к смещению оснований плюсневых костей в тыльную и наружную сторону. Если травмирующая сила достаточно велика, она приводит к переломам плюсневых и клиновидных костей.
Другим возможным механизмом может стать плантарная гиперфлексия или прямая травма (например, педалью автомобиля) с подошвенной стороны.
Наиболее важным моментом в понимании повреждений сустава Лисфранка является осознание критической роли связки Лисфранка в стабилизации не только второго предплюсне-плюсневого сустава, но и поддержке всего подошвенного свода. Связка Лисфранка состоит из трёх пучков и связывает медиальную клиновидную кость с основанием второй плюсневой кости. Связка Лисфранка препятствует избыточной пронации и абдукции стопы. В образовании суставного комплекса Лисфранка также участвуют подошвенные предплюсне-плюсневые связки, тыльные предплюсне-плюсневые связки, межпредплюсневые связки.
За счёт большого количества связок и особенностей строения суставов, суставной комплекс Лисфранка является крайне стабильным с небольшой амплитудой движений.
Существует множество клинических и рентгенологических классификаций повреждений сустава Лисфранка, однако ни одна из них не является подспорьем в выборе тактики лечения и мало влияет на прогноз.
Несколько слов о классификации повреждений сустава Лисфранка
Myerson составил классификацию переломовывихов в суставе Лисфранка. Согласно этой классификации, эти повреждения подразделяются на:
Полные вывихи (группа А):
- Латеральные,
- Тыльные,
- Подошвенные.
Неполные вывихи (группа В):
- Медиальные (В1),
- Латеральные (В2).
Дивергирующие (расходящиеся) вывихи (группа С):
- Неполные дивергирующие вывихи (С1),
- Полные дивергирующие вывихи (С2),
К классификационным признакам вывихов в суставе Лисфранка следует отнести ещё один – нестабильность (стабильность) повреждения. Вывихи в суставе Лисфранка часто остаются нестабильными после адекватной репозиции, что заставляет прибегать к дополнительной фиксации спицами или винтами.
Больше останавливаться на классификации нет смысла, т.к. она не влияет на выбор способа лечения. Поэтому переходим к симптоматике и особенности диагностики, ведь именно от этого зависит последующее адекватное лечение.
Симптомы, возможные повреждения и диагностика
В результате вышеперечисленных воздействий могут возникнуть следующие виды травм, и им будут соответствовать наборы определённых симптомов и признаков, следующих по нарастающей, усугубляя клиническую картину:
- ушиб – боль при нажатии на суставную линию, отёчность стопы, возможно образование видимой гематомы;
- частичный или полный разрыв связок, «обслуживающих» данные сочленения – сложность в передвижении из-за резкого болевого синдрома в переднем и среднем отделе стопы, резко возрастающего при осевой нагрузке, обширная диффузная отёчность, разведение костей в сторону с нарушением «продольной» целостности стопы;
- полный или неполный вывих – явно выраженная деформация, форма которой зависит от полученного вида и конкретной локализации повреждения, укорочение или расплющивание сводов стопы, а также полная или частичная потеря её функций;
- закрытый или открытый переломовывих – тыльная или тотальная нестабильность суставов, возможное дробление кости (костей) на мелкие фрагменты;
- множественная травма стопы и голеностопа.
N.B. При диагностике ни в коем случае нельзя ориентироваться на одну симптоматику. Заключительный диагноз о тяжести повреждения устанавливается только после полного обследования с применением всех необходимых аппаратных методов: рентгенография, КТ, МРТ, УЗД
Симптомами повреждения сустава Лисфранка являются боль в области переднего и среднего отделов стопы, усиливающаяся при осевой нагрузке. При осмотре определяется кровоподтёк, чаще по подошвенной поверхности, в проекции сустава Лисфранка.
Больные часто слышат треск в зоне разрыва связок, всегда возникает резкая боль, не позволяющая нагружать стопу, что делает ходьбу невозможной. Пострадавшие, вынужденные самостоятельно идти, отмечают ощущение пустоты в среднем отделе стопы. Очень быстро появляется и нарастает отёк тыла стопы, иногда уже через несколько часов появляются массивный кровоподтек.
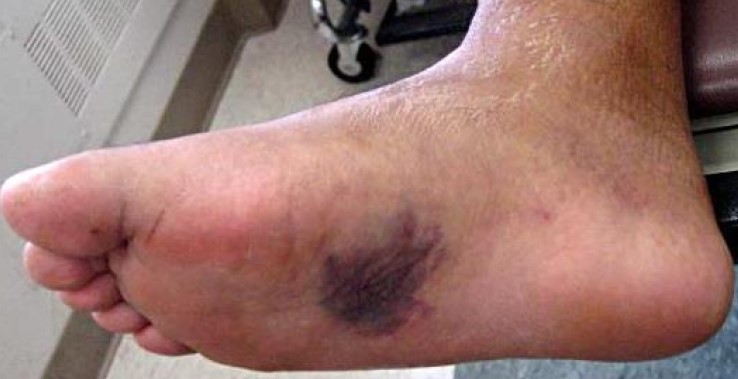
Повреждения в суставе Лисфранка, представленные предплюсне-плюсневыми вывихами и переломовывихами, довольно редкий вид травмы (около 0,2 % от повреждений скелета), более распространены среди мужчин в возрасте 20-30 лет.
Ведущей частью повреждения является разрыв капсульно-связочного комплекса между внутренней клиновидной костью и основанием второй плюсневой кости. Повреждения могут варьировать от небольшого подвывиха во втором предплюсне-плюсневом суставе до полного вывиха всего переднего отдела стопы.
Повреждения сустава Лисфранка нередко ошибочно интерпретируют как простые растяжения связок, особенно если пострадавший просто подворачивает стопу и падает. Однако это все же не простое растяжение связок, которое возникает, когда человек просто оступился. Это достаточно серьезное повреждение, восстановление после которого может продолжаться несколько месяцев и при котором может даже понадобиться оперативное лечение.
Клинический пример повреждения сустава Лисфранка
«Мужчина, 34 лет обратился в отделение неотложной помощи с жалобами на боль, внезапно возникшую в правой ноге после прыжка во время игры в гандбол. При физикальном осмотре на тыльной стороне правой стопы были обнаружены отек и кровоподтеки, и пациент не мог переносить вес на ногу. Рентгенограммы стопы без нагрузки показали смещение костей предплюсны с первой по пятую вбок от клиновидных костей и кубовидной кости. Компьютерная томография правой стопы выявила вывих костей с первой по пятую вбок и к тылу от клиновидной и кубовидной (изображение В, стрелка), а также переломы первой и второй проксимальных плюсневых костей. Пациенту был поставлен диагноз «травма Лисфранка» — повреждение комплекса предплюснево-плюсневого сустава, степень тяжести которого может варьироваться от повреждения мягких тканей до переломов со смещением (переломовывиха).
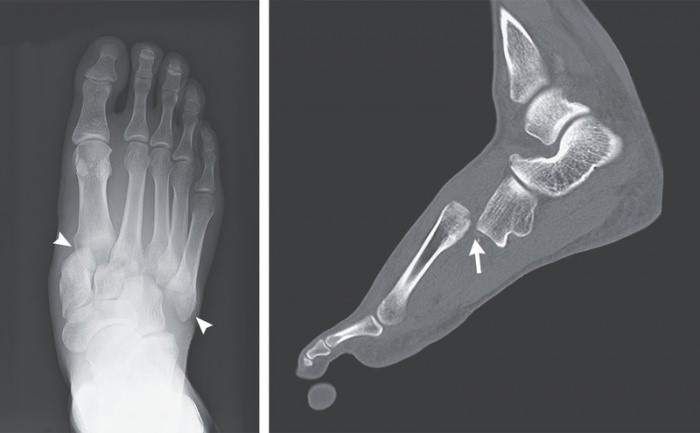
Травмы Лисфранка встречаются редко и могут быть неправильно диагностированы, так как изменения на рентгенограмме незначительны, а внимание пациента могут отвлекать другие сопутствующие травмы. Наличие сильной боли в ноге даже после незначительной травмы должно вызывать подозрение на это состояние. Пациенту было проведено немедленное хирургическое лечение, осложнений не возникло. При последующем наблюдении через 10 недель после операции он мог полностью переносить вес на ногу, а при последующем наблюдении через 6 месяцев его походка была восстановлена»
Диагностика повреждений сустава Лисфранка сложная задача, которая требует от ортопеда-травматолога высокого уровня квалификации и настороженности. До 25 % случаев пропускается при первичном обращении пациента.
Диагностика повреждений сустава Лисфранка
Диагностика может оказаться непростой и требующей серьёзного внимания. Одним из основных диагностических рентгенологических тестов является наличие несовпадений медиальных краёв оснований второй плюсневой и второй клиновидной костей на рентгенограмме стопы в переднезадней проекции.
Визуализация:
Рентгенография в передне-задней проекции: смещение плюсневых костей относительно клиновидных костей
Нормальное расположение данных костей при рентгенографии в передне-задней проекции:
- 1-я плюсневая кость должна располагаться по центру медиальной клиновидной кости
- Медиальный край 2-й плюсневой кости должен находиться на одной линии с медиальным краем промежуточной клиновидной кости
- Латеральный край 3-й плюсневой кости должен находиться на одной линии с латеральным краем латеральной клиновидной кости
- Шиловидный отросток 5-й плюсневой кости должен выходить за латеральный контур кубовидной кости
- Часто выявляются переломы плюсневых костей, клиновидных костей и кубовидной кости
- Рентгенография в боковой проекции: смещение оснований плюсневых костей в тыльную, реже - в подошвенную сторону
Вторым рентгенологическим критерием подвывиха является: несовпадение линии по медиальной поверхности четвертой плюсневой кости и медиального края кубовидной на рентгенограмме в косой проекции.
Murphy добавляет к перечисленным следующие признаки частичного вывиха:
- дисконгруентность 1-го метатарзально-клиновидного сустава,
- наличие симптома «пятна», свидетельствующего о разрыве связок,
- возможность подвывиха в ладьевидно-клиновидном суставе и компрессионного перелома кубовидной кости.
Casillas настаивает на проведении тестов на стабильность повреждения (или самопроизвольного вправления) путём сгибания/разгибания и аддукции/абдукции.
КТ помогает уточнить характер смещения и величину остеохондральных фрагментов.
При помощи МРТ обнаруживается отёк, распространённость кровоизлияний, удаётся дифференцировать полные или частичные разрывы связочно-капсульного аппарата, размеры повреждений хрящей.
Несколько примеров повреждений сустава Лисфранка и визуализации при помощи рентгенографии, КТ, МРТ
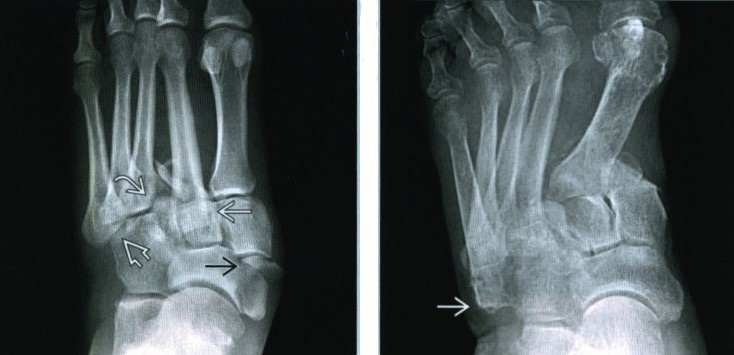
(Слева) При рентгенографии среднего отдела стопы в передне-задней проекции определяется травма сустава Лисфранка без повреждения 1 -го предплюсне-плюсневого сустава. Следует отметить наличие вывихов 2-го, 3-го, 4-го и 5-го предплюсне-плюсневых суставов и множественных отрывных переломов. Кроме того, выявляется переломовывих медиального ладьевидно-клиновидного сустава. (Справа) При рентгенографии среднего отдела стопы в передне-задней проекции определяется односторонний вывих сустава Лисфранка: все пять плюсневых костей смещены латерально. Основание пятой плюсневой кости смещено почти до уровня пяточно-кубовидного сустава. Выявляется множество костных фрагментов.
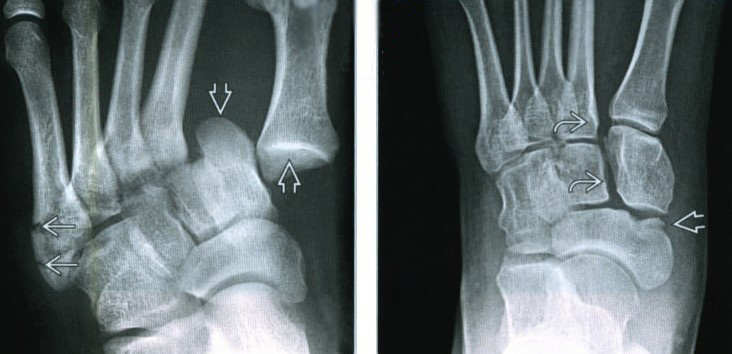
(Слева) При рентгенографии среднего отдела стопы в задне передней проекции определяется дивергентный переломовывих сустава Лисфранка: 1-я плюсневая кость смещена медиально, 2-я и 3-я плюсневые кости-латерально. Кроме того, в основании 5-й плюсневой кости выявляются два поперечных перелома. (Справа) При рентгенографии среднего отдела стопы в передне-задней проекции визуализируется редкий продольный переломовывих сустава Лисфранка. Наблюдается отделение 1-й плюсневой и клиновидной костей от оставшейся части сустава Лисфранка. Также выявляется вколоченный перелом ладьевидной кости.
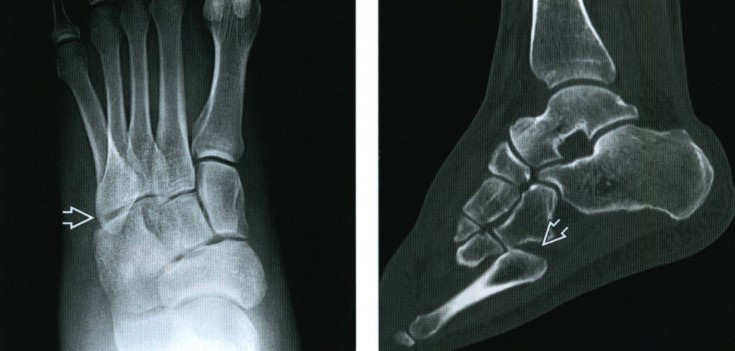
(Слева) При рентгенографии среднего отдела стопы в передне-задней проекции определяется изолированный медиальный вывих 5-й плюсневой кости. В норме шиловидный отросток 5-й плюсневой кости выступает латеральнее края кубовидной кости. Остальные предплюсне-плюсневые суставы выглядят интактными, что и было подтверждено при КТ. (Справа) При КТ в сагиттальной плоскости визуализируется вывих 5-й плюсневой кости в сторону подошвы. Необычная травма была получена при езде на велосипеде.
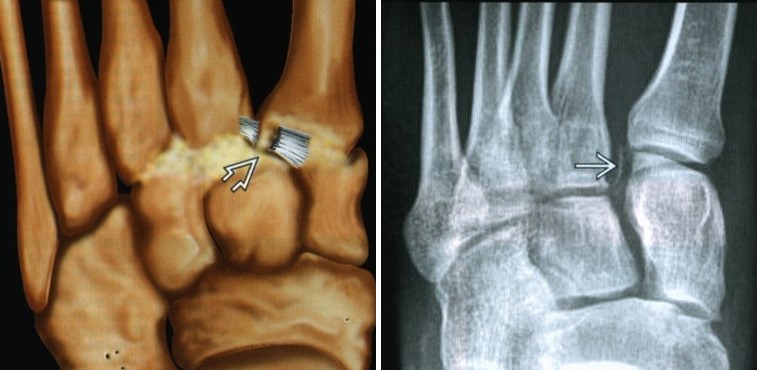
Слева - На рисунке показан разрыв дорсального пучка связки Лисфранка, натянутого между латеральным краем медиальной клиновидной кости и медиальным краем 2-й плюсневой кости. Справа. При рентгенографии среднею отдела стопы в передне-задней проекции определяется отрывной перелом медиального края основания 2-й плюсневой кости (виден небольшой фрагмент). Выявленный перелом может быть единственным признаком повреждения связки Лисфранка.
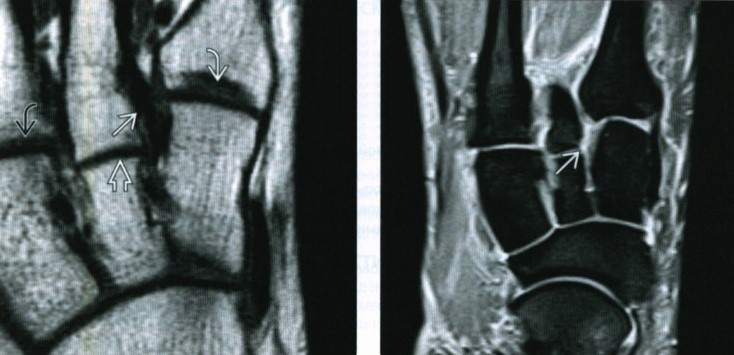
(Слева) При МРТ по длинной оси плюсневых костей на Т1ВИ определяется неизмененный межкостный пучок связки Лисфранка, натянутый между латеральным краем медиальной клиновидной кости и медиальным краем 2-й плюсневой кости. Следует отметить, что 2-й предплюсне-плюсневый сустав сдвинут относительно 1-го и 3-го предплюсне-плюсневых суставов, в результате чего образуется соединение по типу «шип-паз», способствующее стабилизации сустава. (Справа) У другого пациента при МРТ по длинной оси плюсневых костей на том же уровне на ППВИ в режиме FS визуализируется разрыв межкостного пучка связки Лисфранка.
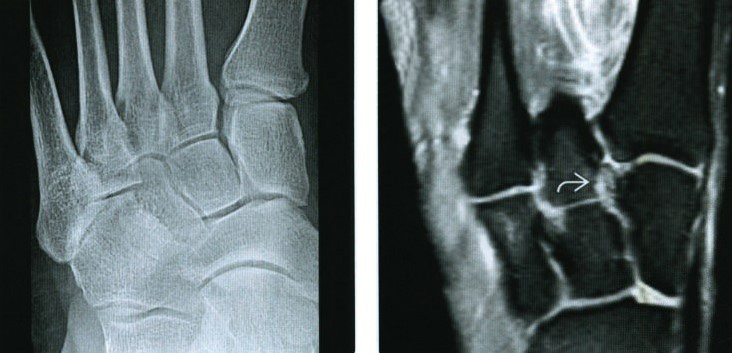
(Слева) При рентгенографии среднего отдела стопы в передне-задней проекции определяется неизмененный предплюсне-плюсневый сустав. Однако результаты исследования оказались ложноотрицательными. По причине наличия болевого синдрома пациенту была выполнена МРТ, при которой было обнаружено повреждение связки Лисфранка. (Справа) При МРТ по длинной оси плюсневых костей на ППВИ в режиме FS визуализируется разрыв межкостного пучка связки Лисфранка. Несмотря на то что подвывих предплюсне-плюсневого сустава является специфичным для повреждения связки Лисфранка, следует помнить о том, что достаточно часто при рентгенографии получают ложноотрицательный результат.
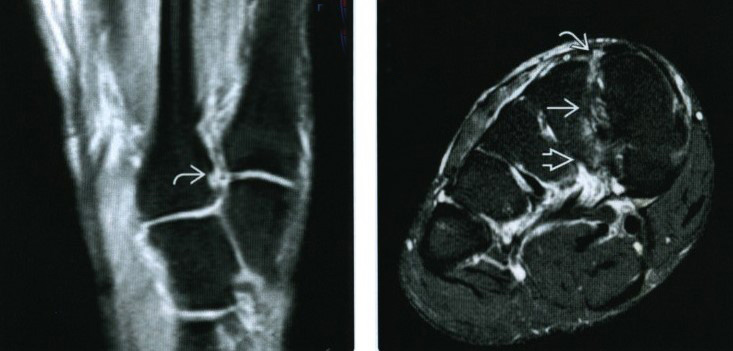
Слева) У этого же пациента при МРТ по длинной оси плюсневых костей на ППВИ в режиме FS определяется разрыв тыльного пучка связки Лисфранка. (Справа) У этого же пациента при МРТ по короткой оси плюсневых костей на Т2ВИ в режиме FS визуализируется разрыв тыльного и межкостного пучков связки Лисфранка. Подошвенный пучок растянут, однако целостность его сохранена. При осмотре с анестезией была обнаружена нестабильность 2-го предплюсне-плюсневого сустава.
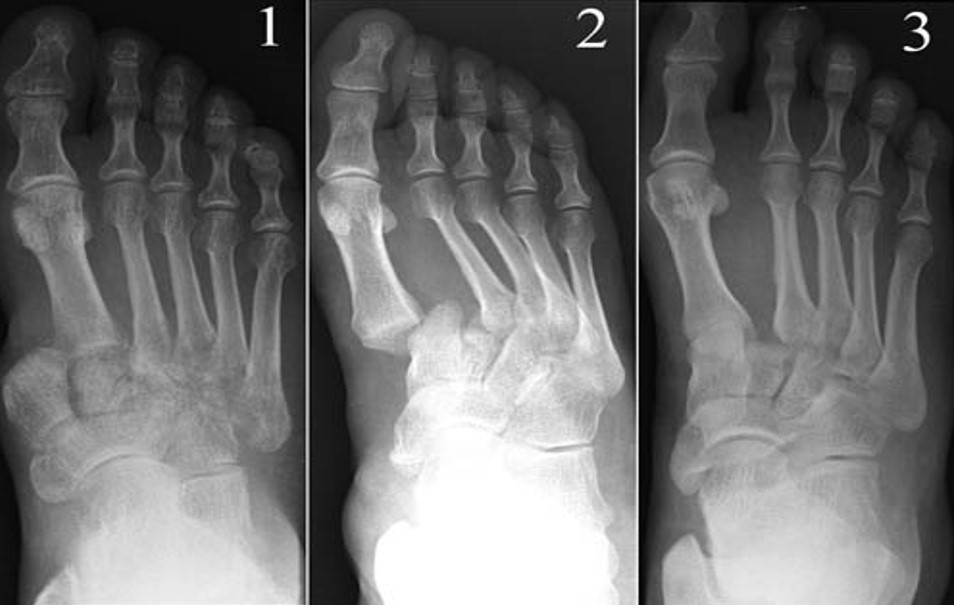
Вывих в суставе Лисфранка полный расходящийся
Лечение повреждений сустава Лисфранка
Консервативное лечение применяется в случаях: изолированного связочного повреждения (нет переломов по КТ), при изолированной тыльной нестабильности. Все растяжения (1-2 степени) лечатся консервативно в съёмной гипсовой или полимерной повязке с дозированной нагрузкой и последующей реабилитацией.
При множественной сопутствующей патологии, низкой мобильности, выраженных нейротрофических расстройствах нижних конечностей вызванных системной патологией (сахарный диабет, варикоз, атеросклероз и т.д.) также возможно консервативное лечение.
В остальных случаях рекомендовано оперативное лечение. При подозрении на повреждение Лисфранка всегда надо обращать особое внимание на состояние мягких тканей стопы, так как в ряде случаев происходит формирование компартмент-синдрома. При подозрении на развитие компартмент синдрома необходимо измерить внутрифутлярное давление, и, если оно превышает 30 мм водного столба, выполнить фасциотомию. Это позволит избежать массивного повреждения мягких тканей.
Экстренная операция показана только в случаях компартмент синдрома, открытых повреждений, не устраняемом вывихе. В остальных случаях желательно произвести репозицию, временную иммобилизацию в гипсе, или аппарате наружной фиксации, а затем провести оперативное лечение после спадания отёка и восстановления кожных покровов.
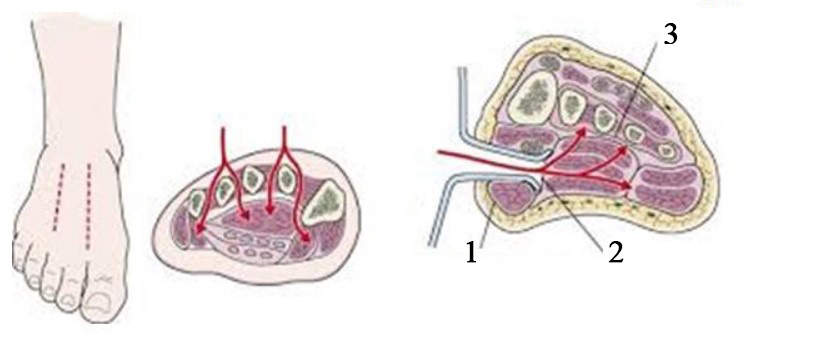
1. Медиальное расширение подошвенного апоневроза 2. Межмышечная перегородка 3. Подошвенная межкостная фасция
Повреждения 3 степени Casillas подразделяет на «нестабильные смещенные» и на подвывихи/вывихи. Все требуют активного хирургического лечения. При повреждении первой группы показана фиксация спицами с иммобилизацией короткой гипсовой повязкой на 8-10 недель.
При смещении более 2 мм, нестабильности при функциональных тестах – рекомендовано открытое устранение вывиха с жёсткой фиксацией винтами или пластинами. Используются один или два продольных доступа в 1 и 2 межплюсневых промежутках.
После обнажения первого предплюсне-плюсневого сустава первым этапом устраняется межклиновидная нестабильность, вторым этапом устраняется предплюсне-плюсневая нестабильность. В послеоперационном периоде сразу начинается разработка активного объёма движений. Нагрузку на стопу начинают постепенно, с тем чтобы полностью её восстановить к 6-8 неделе. Удаление спиц Киршнера производится через 6-8 недель, компрессирующих винтов через 3-6 месяцев. Возвращение к полной физической активности не ранее 9-12 месяцев после операции.
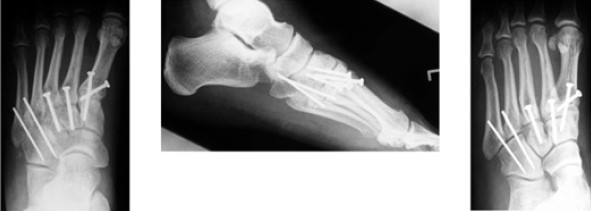
Открытое вправление вывиха, трансартикулярная фиксация 1-2-3 предплюсне-плюсневых суставов винтами, 4-5 – спицами. Рекомендовано удаление фиксаторов через 8 недель после операции
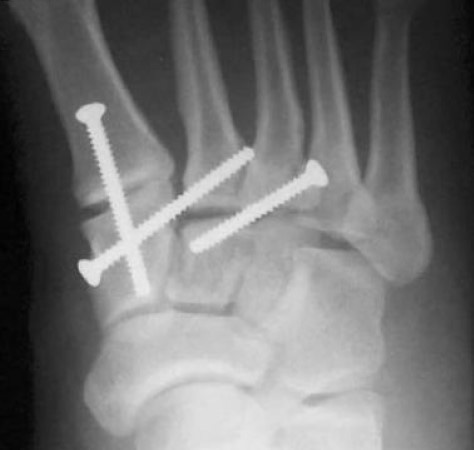
Открытое вправление вывиха, трансартикулярная фиксация 1-2-3 предплюсне-плюсневых суставов винтами
Спицы диаметром 2 мм вводятся в 1 плюсневую и медиальную часть 1 клиновидной, в основание 2 плюсневой и в 1 клиновидную, а если необходима дополнительная фиксация, то и в основание 3 плюсневой и в среднюю клиновидную кость. В качестве завершающего этапа операции следует наложение задней гипсовой лонгеты. Через 10 дней осмотр стопы и замена лонгеты на гипсовый сапожок на срок 4-6 недель. Общий срок иммобилизации составляет 6-8 недель.
Результаты во многом зависят от величины первичного смещения и качества репозиции. При отсутствии смещения или при анатомической ранней репозиции результаты вполне удовлетворительные.
При выраженных смещениях выбор метода фиксации зависит от стабильности репозиции и сроков, прошедших с момента травмы. Так, при острых, нестабильных после вправления, вывихах можно ограничиться фиксацией спицами, при застарелых переломовывихах приходится прибегать к фиксации винтами.
При наиболее тяжёлых дивергирующих полных вывихах стопы для стабилизации, репозиции и профилактики вторичных смещений иногда приходится производить фиксацию всех тарзо-метатарзальных суставов спицами и винтами.
Остеосинтез винтом (винтами) проводится под спинальной анестезией или наркозом в условиях обескровливания конечности. Разрез 5-6 см по тыльной поверхности над основанием 2 плюсневой кости. Мягкие ткани тупо разводятся. После рассечения retinaculum разгибателей выделяется и отводится глубокий малоберцовый нерв и тыльная артерия стопы.
Вскрывается капсула 2 тарзо-метатарзального сустава и осуществляется ревизия сустава и интервала между основаниями 1-2 плюсневых костей. Анатомическая репозиция осуществляется вытяжением за 2 палец и давлением пальцем. Правильность репозиции контролируется при помощи ЭОП и производится временная фиксация 1-2 спицами. Затем выполняется остеосинтез 2 винтами так же под контролем флюороскопии. Один винт вводится из основания 2 плюсневой кости в медиальную часть 2 клиновидной кости, а второй – в среднюю клиновидную.
Послойный шов раны, задняя гипсовая лонгета на 8-10 дней. После снятия швов с кожной раны накладывается гипсовый сапожок с вгипсованной стелькой-супинатором на 6 недель. Следующим этапом является наложение съёмного гипсового сапожка с разрешением движения в голеностопном суставе и суставах стопы ещё на 4 недели. Общий срок запрета на нагрузки составляет 10-12 недель. Через 4-6 месяцев винты можно удалять.
Даже при изолированном связочном повреждении со значительной нестабильностью рекомендуется артродез 1-2-3 предплюсне-плюсневых суставов. Данный вид лечения характеризуется меньшим количеством осложнений (таких как посттравматический артроз и миграция металлофиксаторов) чем открытая репозиция с внутренней фиксацией. После операции рекомендуется ношение циркулярной гипсовой или полимерной повязки с целью иммобилизации на 6 недель, ходьба без нагрузки. Постепенное дозированное увеличение осевой нагрузки с 6 по 12 неделю.
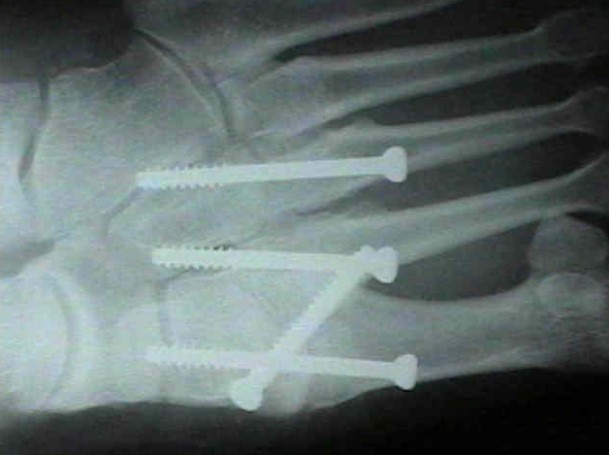
Артродез 1-2-3 предплюсне-плюсневых суставов
При прогрессивном коллапсе сводов стопы, хронической нестабильности, прогрессивном наружном смещении переднего отдела стопы рекомендуется артродез всего суставного комплекса Лисфранка. Существует много вариантов выполнения данного вмешательства, с использованием спиц, винтов, скоб и пластин, в зависимости от оснащённости операционной и предпочтений хирурга. После операции потребуется 6 недель гипсовой иммобилизации, полную нагрузку можно давать не ранее 10 недели.
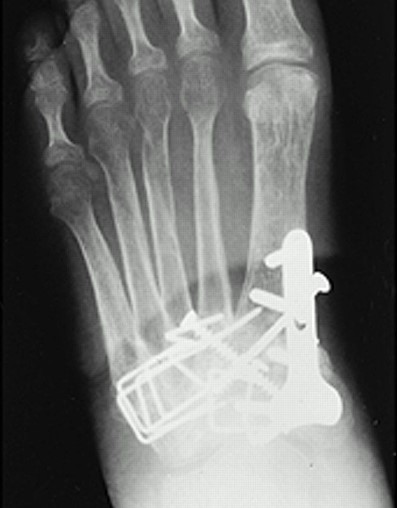
Несращение при выполнении артродеза в суставе Лисфранка встречается крайне редко, но может потребовать ревизионного вмешательства с использованием костной пластики.
В ряде случаев целесообразно применить смесь хирургических техник. Если рассматривать весь сустав Лисфранка разбив на внутренний, центральный и наружный отделы, то его внутренний и латеральный отделы подвижны, хотя и с малой амплитудой, а центральный практически не подвижен. По этой причине в хирургической практике часто используется неполный артродез, то есть выполняют артродез 2-3 предплюсне-плюсневых суставов, а 1,4,5 временно фиксируют спицами. Это позволяет сохранить нормальную биомеханику стопы и предотвратить раннее развитие артроза в смежных суставах которое характерно для полного артродеза.
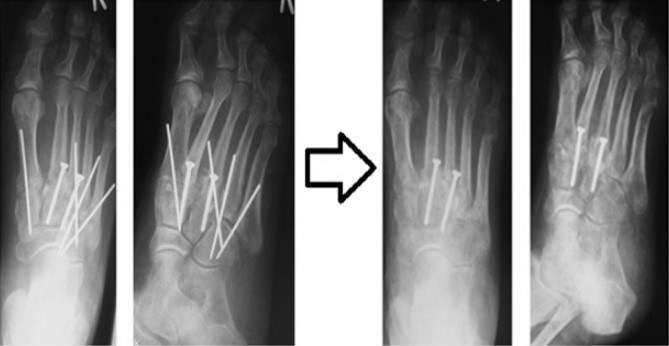
удаление спиц через 8 недель после операции
Отдельно стоит разобрать тему разрыва связки Лисфранка с изолированной нестабильностью 2 предплюсне-плюсневого сустава. Частота данного повреждения значительно выросла за последние 50 лет в связи с популяризацией спорта. Также крайне высота частота отсроченной постановки диагноза. При этой патологии пациента беспокоит боль по тыльной поверхности 1-2-3 предплюсне-плюсневых суставов при физической нагрузке. Часто при осмотре удаётся обнаружить деформацию в данной области. Если осмотр производится отсрочено через несколько недель или месяцев после травмы, то клинически определить нестабильность уже не удастся, однако на рентгенограммах с нагрузкой будет виден диастаз между медиальной клиновидной костью и основанием 2 плюсневой кости.
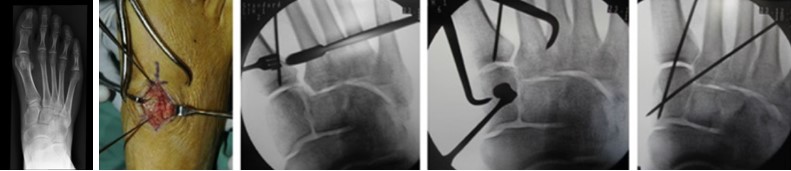
В случаях этого повреждения показано оперативное лечение, открытое устранение подвывиха основания 2 плюсневой кости с фиксацией винтом. Устранение подвывиха производится из доступа в 1 межплюсневом промежутке, рубцовая ткань и остатки связки могут интерпонировать сустав, тогда потребуется их удалить. После вправления производится предварительная фиксация спицей и рентгенологический контроль. Затем устанавливается винт соединяющий основание 2 плюсневой кости и медиальную клиновидную кость.
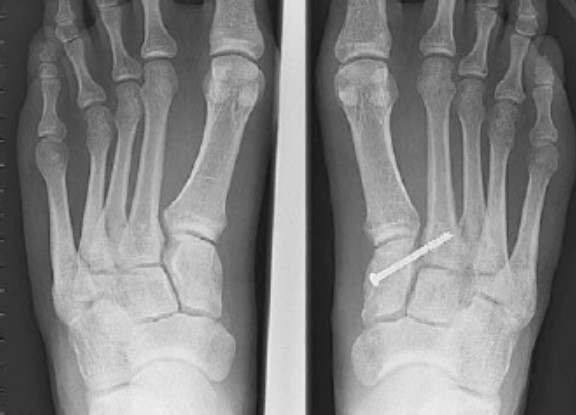
После операции следует 6-12 недельный период иммобилизации в жёстком ортезе без осевой нагрузки на ногу. Затем нагрузка постепенно увеличивается до полной в течение 4-6 недель.
Данный метод оперативного лечения эффективен в течение первых 6-8 месяцев после травмы. В случае если с момента травмы прошло больше времени целесообразно выполнение артродеза.
Удаление винта производится через 6-12 месяцев после операции. В случае формирования болезненного посттравматического артрита 2 предплюсне-плюсневого сустава также показано выполнение его артродеза.
Возможные осложнения при повреждениях сустава Лисфранка
Осложнения могут возникать как при консервативном та и при оперативном способах лечения.
Могут возникнуть такие осложнения:
- повреждение мягких тканей, сосудов и нервов в области травмы;
- посттравматический артрит;
- при открытых переломах может быть инфицирование раны с последующим развитием остеомиелита;
- несращения и ложные суставы;
- контрактура как в суставе Лисфранка, так и в голеностопном суставе из-за длительной иммобилизации;
- нарушение биомеханики стопы, проседание свода стопы и т.д.
Реабилитация и прогноз
Реабилитационные мероприятия при консервативном и оперативном лечении повреждений сустава Лисфранка направлены на одно – восстановить функцию стопы. При сложных переломах с длительной иммобилизацией и ограничением нагрузки пациент практически заново учится ходить.
Комплексный подход при реабилитации позволяет максимально быстро и безболезненно вернуть пациента к привычному образу жизни. Реабилитация состоит из нескольких направлений: фармакологическое (медикаментозное) направление – нестероидные противовоспалительные препараты, сосудистые препараты, хондропротекторы и препараты гиалуроновой кислоты. Иногда применяют PRP – терапию и даже введение стволовых клеток в область перелома.
Массаж - массажист мягко прорабатывает мышцы голени и стопы, чтобы убрать контрактуры и спазмы, разогнать лимфу, снять отек.
ЛФК - пациент занимается с инструктором лечебной физкультуры в клинике и дома, чтобы укрепить мышцы поврежденной конечности и вернуть им тонус.
Физметоды – подбираются индивидуально с учетом наличия или отсутствия металлических фиксаторов. При наличии пластин и винтов нужно с осторожностью использовать магниты, электрофорез и другие физметоды связанные с местным применением электростимуляции т.к. электрические и магнитные поля могут оказывать влияние на имплантат.
Занятия в бассейне

Кинезиологическое и биомеханическое тейпирование
В дальнейшем для разгрузки стопы и поддержания свода обязательно нужно использовать индивидуальные ортопедические стельки или индивидуальной ортопедической обуви.

Мастерская по изготовлению индивидуальных ортопедических стелек
Ортопедические стельки необходимы не только после различных хирургических операций на стопах, но и при травмах и заболеваниях стоп и голеностопных суставов лечение которых проводят консервативно (без хирургического вмешательства).

- Адрес:
- г. Киев, ул. Бульварно-Кудрявская, 27, 3-й этаж главного корпуса ГУ "Институт травматологии и ортопедии НАМН Украины" (правое крыло)
- Контакты:
- +38 (067) 587-45-74
- Viber
- График работы:
- Понедельник - Пятница з 8:30 до 16:00
- Суббота, Воскресенье - выходной
- Мастер по изготовлению индивидуальных ортопедических стелек
- Юрий Александрович Литвиненко
Грамотная реабилитация после перелома Лисфранка под присмотром врачей-ортопедов и врача - реабилитолога поможет вернуть трудоспособность и активный образ жизни через минимально возможное время. Отсутствие реабилитации может привести к развитию стойких контрактур в голеностопном суставе и стопе, изменению биомеханики походки и нарушениям в коленном, тазобедренном суставах и в поясничном отделе позвоночника. Ранняя неадекватная реабилитация может привести к вторичным смещениям и повреждению фиксаторов.
Обычно, полное восстановление зависит от степени травмирования, возраста и наличия сопутствующих заболеваний. У молодых, здоровых пациентов с незначительными повреждениями и адекватно оказанной помощью период восстановления может занять от 2-3 месяцев до полугода. В сложных случаях этот период может занять до года. А в случаях массивной травмы и сопутствующих заболеваний восстановить привычный образ жизни и вернуться к занятиям спортом бывает невозможно.
Прогноз
При незначительных повреждениях с небольшим смещением и сохранением целостности суставных поверхностей прогноз благоприятный. Значительное повреждение с переломами нескольких костей, повреждением связок и, особенно, повреждение суставных поверхностей, со временем может привести к развитию артроза, стойкого болевого синдрома и значительному дискомфорту. В таких случаях может понадобиться повторное оперативное вмешательство и полный или частичный артродез поврежденных суставов.
По вопросам диагностики, оперативного и консервативного лечения травм и заболеваний стопы звоните по телефону или пишите в телеграмм:

- Контакты:
- +38(099)064-82-87
- +38(096)064-82-87
- Отвечаем на Ваши звонки: Понедельник – Пятница 10:00 - 16:00
- Или в Telegram: Чат Telegram круглосуточно по возможности
